Библиотека
Теология
Конфессии
Иностранные языки
Другие проекты
|
Ваш комментарий о книге
Дружинин В. Психология
Глава 27. Основные формы нарушений психических процессов
Краткое содержание главы
Клиническая психология и психиатрия. Представления людей о психическом здоровье. Задачи клинической психологии и психиатрии.
Расстройства ощущения. Психическая гиперестезия. Психическая гипестезия. Психическая анестезия. Сенестопатия. Синестезия.
Расстройства восприятия. Агнозии. Иллюзии. Галлюцинации. Дереализация.
Расстройства внимания. Модально-неспецифичные и модально-специфические нарушения внимания.
Нарушения памяти. Гипермнезии, гипомнезии и амнезии. Парамнезии. Фотографическая память. Эйдетизм.
27.1. Клиническая психология и психиатрия
Представление о психическом здоровье возникает у человека очень рано. «Сумасшедший», «псих», «ненормальный» — эпитеты, которыми щедро награждают дети своих сверстников и взрослых, сталкиваясь с чем-то необычным в их рассуждениях и поступках. Взрослые также используют подобные выражения не менее часто, т. е. кажется, что практически каждый может отличить психически здорового человека от психически больного. Но часто основанием для постановки «диагноза» служат существующие в данном обществе представления о «правильном» поведении. В соответствие с этими представлениями некоторые вполне здоровые по клиническим меркам люди, чьи взгляды и поступки не укладываются в общепринятые рамки, нередко воспринимаются как «ненормальные». Однако не только обычные люди, но и специалисты — психологи и врачи — далеко не всегда едины в своих подходах к оценке психических расстройств.
Основные науки, которые изучают психическую патологию, — это психиатрия и клиническая (медицинская) психология.
Клиническая психология изучает:
- как воздействуют различные психологические факторы на возникновение, развитие и лечение болезней;
- как влияют различные заболевания на психику человека и его поведение;
- как влияют особенности взаимоотношений больного человека с медицинским персоналом и окружающей его микросредой на процесс выздоровления.
В задачи клинической психологии также входит разработка принципов и методов психологического исследования в клинике, создание и изучение психологических методов воздействия на психику человека в лечебных и профилактических целях.
Психиатрия относится к медицинским дисциплинам, и следовательно, ее основная задача - это лечение и профилактика (предупреждение) психических болезней.
До настоящего времени остается дискуссионным вопрос о разграничении предмета теоретических разделов клинической психологии и психиатрии: патопсихологии и психопатологии. Трудности такого разграничения неизбежны, так как обе науки имеют дело с одним и тем же объектом — нарушениями психической деятельности. Различие между психопатологией и патопсихологией можно видеть в том, что первая, будучи клинической дисциплиной, оперирует медицинскими категориями (этиология, патогенез, симптом, синдром), основываясь при этом главным образом на клиническом методе, в то время как патопсихология изучает закономерности нарушений психики, пользуясь психологическими методами и понятиями.
В настоящее время печатается много работ по психиатрии, психотерапии, клинической психологии, в том числе и научно-популярных изданий. Многие люди в попытках самостоятельно разобраться в своих собственных психологических проблемах или оценить поведение кого-то из окружения с точки зрения «нормальности» начинают читать специальную литературу. Иногда это полезно, однако следует помнить, что в случае возникновения состояний, с которыми человек не может справиться, необходимо обращаться к специалисту — врачу-психиатру или клиническому психологу.
Между тем в обществе существует стойкое предубеждение, своего рода страх перед обращением к психиатру или психологу, и отчасти это связано с тем, что отдельные психические расстройства могут служить ограничениями в социальном функционировании человека. Преодолеть этот страх будет возможно при росте общей психологической культуры населения.
В современной психиатрии существуют разные подходы к диагностике психических заболеваний, но при этом, с одной стороны, наблюдается отчетливая тенденция к интеграции, а с другой — существует общая система терминов и понятий, благодаря которой психиатры и клинические психологи разных теоретических направлений понимают друг друга.
Одним из начальных этапов анализа психического состояния пациентов является исследование их чувственного познания, к которому относят ощущение, восприятие и представление. Нарушения этих психических процессов в психопатологии относят к симптомам (отдельным признакам) психических расстройств. Специфические сочетания симптомов носят названия психопатологических синдромов. В клинической психологии синдромальный подход также имеет место, но чаще психологи выделяют устойчивые комплексы взаимосвязанных психологических признаков, характерных для определенного психического заболевания.
Прежде всего при анализе патологии ощущений обращают внимание на изменение порогов чувствительности, которое может происходить как в сторону понижения, так и в сторону повышения. Понижение порогов чувствительности проявляется психической гиперестезией — обостренным, усиленным чувственным восприятием при воздействии обычных или даже слабых раздражителей. Это происходит как на уровне отдельных анализаторов (острое до непереносимости восприятие обычных запахов — гиперосмия; непереносимость обычных звуков — гиперакузия и т. д.), так и их сочетаний (например и свет, и звук кажутся очень сильными). Очень часто гиперестезия сопровождается повышением раздражительности.
Наблюдается два варианта повышения порогов чувствительности. Психическая гипестезия — понижение чувствительности к внешним раздражителям, окружающий мир при этом становится блеклым, теряет яркость. Звуки воспринимаются приглушенно, голоса теряют индивидуальность, свет кажется тусклым, краски — серыми, стертыми. Психическая анестезия — потеря чувствительности, исчезновение ощущений как со стороны отдельных анализаторов, так и нескольких сразу при их полной анатомо-физиологической сохранности. Это может касаться как отдельных анализаторов (утрата тактильной чувствительности, чаще всего на отдельных участках тела, утрата зрения или слуха с одной или обеих сторон), так и нескольких сразу (например, выпадение слуха и зрения одновременно). При такой патологии необходимо самое тщательное объективное обследование, в первую очередь неврологическое (при кожной анестезии, например, участки потери ощущений не соответствуют зонам иннервации), а также другие специальные методы обследования.
Другой формой патологии ощущений является сенестопатия — неопределенные, часто трудно локализуемые, мигрирующие ощущения, возникающие в различных частях тела или внутренних органах (покалывание, давление, жжение, скручивание, стягивание) и не связанные с какими-либо телесными заболеваниями.
Синестезия — особенности чувственного восприятия, заключающиеся в том, что внешний раздражитель, адресованный к одному анализатору, вызывает одновременно ответ какого-то другого или нескольких анализаторов. Синестезии могут встречаться и в норме — у одаренных музыкантов, поэтов, художников. Они могут возникать как временная патология при действии психотомиметических средств.
- Психическая гиперестезия— обостренное, усиленное чувственное восприятие при воздействии обычных или даже слабых раздражителей.
Психическая гипестезия — понижение чувствительности к внешним раздражителям.
Психическая анестезия — потеря чувствительности, исчезновение ощущений как со стороны отдельных анализаторов, так и нескольких сразу при их полной анатомо-физиологической сохранности.
Синестопатия— неопределенные, часто трудно локализуемые, мигрирующие ощущения, возникающие в различных частях тела или внутренних органах и не связанные с какими-либо телесными заболеваниями.
Синестезия — особенности чувственного восприятия, заключающиеся в том, что внешний раздражитель, адресованный одному анализатору, вызывает одновременно ответ какого-то другого или нескольких анализаторов.
Патология восприятия возникает, когда по разным причинам нарушается идентификация субъективного образа восприятия с воспринимаемым образом, и протекает на фоне нарушения автоматизации различных психических процессов. Нарушения восприятия весьма разнообразны, их изучают как психологи, так и психиатры. В отечественной школе нейропсихологии, созданной А. Р.Лурией, выделены и изучены нарушения восприятия при различных поражениях коры головного мозга и ближайших подкорковых структур, вызывающих агнозии. Агнозией называется затрудненность узнавания предметов и звуков. При агнозиях восприятие нарушается в своей специфически человеческой характеристике как процесс, обладающий функцией обобщения и условности, Так, при поражении вторичных отделов коры больших полушарий головного мозга сохраняется элементарная чувствительность, но при этом утрачивается способность к анализу и синтезу поступающей информации, что вызывает нарушение различных видов восприятия при относительной сохранности элементарных зрительных функций. В зависимости от локализации поражения головного мозга возникают разные виды агнозий: зрительные, слуховые и тактильные,
Существуют нарушения восприятия в форме расстройства схемы тела, при котором происходит искажение привычных представлений о размерах и форме своего тела или отдельных его частей, об их расположении или о положении всего тела. Например, больному кажется, что его голова увеличилась до огромных размеров, ноги растут прямо из головы, а туловище исчезло. Тем не менее критическое отношение к этому сохраняется, и под контролем зрения эти измененные представления, как правило, исчезают, больной воспринимает свое тело в обычном, привычном для него виде. Но стоит ему закрыть глаза, как голова вновь становится непомерно большой и т. д.
Расстройства схемы тела нередко сопровождаются метаморфопсиями — искаженным восприятием одного или нескольких объектов внешнего мира. Кроме того, искаженное восприятие окружающих предметов выражается в том, что они кажутся больному меньше или больше их натуральной величины (микропсия, макропсия), увеличивается их число (полиопсия), они перемещаются (оптическая аллестезия), валятся на больного, вдавливаются в него, находятся в бурном движении (оптическая буря). Иногда в грубо измененном виде воспринимаются не только величина и форма предметов, но и пространственные отношения: больному кажется, что стены комнаты сближаются, рушатся, падают на него или, напротив, раздвигаются, пол становится волнообразным, пространство как бы разрывается.
- Агнозия — затрудненность узнавания предметов, звуков.
Иллюзия — расстройство восприятия, при котором реальные явления или предметы воспринимаются человеком в измененном, ошибочном виде.
Галлюцинация — расстройство восприятия, при котором человек видит, слышит, ощущает то, что в реальной действительности не существует, т. е .это восприятие без объекта.
Дереализация — расстройство восприятия, при котором окружающие больного предметы, люди, животные воспринимается измененными, что сопровождается чувством их чуждости, неестественности, нереальности.
Иллюзии — расстройства восприятия, при которых реальные явления или предметы воспринимаются человеком в измененном, ошибочном виде. Иллюзорное восприятие может возникать и на фоне полного психического здоровья, когда искаженная перцепция связана либо с недостатком того или иного органа чувств, либо с проявлением одного из законов физики, например ложка в стакане чая кажется преломленной. Иллюзии, связанные с нарушением психической деятельности, чаще всего подразделяются на аффективные, или аффектогенные, вербальные и парэйдолические.
Аффективные (аффектогенные) иллюзии возникают под влиянием интенсивных эмоций. Человек, охваченный ужасом или в состоянии чрезмерного нервного напряжения, ошибочно воспринимает ветку дерева за окном как качающийся скелет и т. д.
Вербальные иллюзии — ошибочное восприятие смысла слов, речи окружающих, вместо нейтральной речи больной слышит речь иного содержания, адресованную, как правило, ему (обычно угрозы, ругательства, обвинения).
Парэйдолические иллюзии — зрительные иллюзии, когда действительно существующие образы (игра светотени, морозные узоры, скопления облаков и т. д.) замещаются фантастическими образами. Парэйдолии возникают независимо от желания и воли больного, но как исключение парэйдолические иллюзии бывают у здоровых людей, особенно одаренных художников. Например, Леонардо да Винчи тренировками усиливал эту «способность к воображению» и призывал к тому же других художников («Трактат о живописи»).
Галлюцинации — это расстройства восприятия, при которых человек видит, слышит, ощущает то, что в реальной действительности не существует, т. е. это восприятие без объекта. К галлюцинациям не относятся миражи, так как видение миражей основано на физических законах. Так же как иллюзии, галлюцинации подразделяются по органам чувств: слуховые, зрительные, обонятельные, вкусовые, тактильные и так называемые галлюцинации общего чувства, к которым чаще всего относят висцеральные и мышечные галлюцинации. Могут быть и комбинированные галлюцинации (например, больной видит змею, слышит ее шипение и чувствует ее холодное прикосновение).
Наиболее существенным и диагностически важным является разделение галлюцинаций на истинные и ложные (псевдогаллюцинации).
Истинные галлюцинации всегда спроецированы вовне, связаны с реальной, действительно существующей обстановкой («голос» слышится из-за реальной стены; «ведьма» сидит на реальном стуле, опираясь на метлу, и т. д.), у больных нет никаких сомнений в их действительном существовании, галлюцинаторные образы так же ярки и естественны для галлюцинирующего, как и реальные вещи и иногда воспринимаются больными даже более ярко и отчетливо, чем действительно существующие предметы и явления.
Ложные галлюцинации, или псевдогаллюцинации, чаще всего проецируются внутрь тела больного, галлюцинаторные образы находятся, как правило, в его голове (например, внутри головы слышатся голоса). Псевдогаллюцинации напоминают представления, но в отличие от них не зависят от воли человека, носят навязчивый характер и обладают оформленностью псевдогаллюцинаторных образов.
В некоторых, довольно редких случаях псевдогаллюцинаторные образы проецируются вовне, и тогда они, в отличие от истинных галлюцинаций, совершенно не связаны с реальной обстановкой. Более того, в момент галлюцинирования эта обстановка как бы куда-то исчезает, больной в это время воспринимает только свой галлюцинаторный образ. Момент появления псевдогаллюцинаций, которые не вызывают у больного никаких сомнений в их реальности, всегда сопровождается чувством сделанности, подстроенности, наведенности этих голосов или видений.
Галлюцинации классифицируются также по анализаторам. Слуховые галлюцинации — патологическое восприятие каких-то слов, речей, разговоров, а также отдельных звуков или шумов. Словесные (вербальные) галлюцинации бывают самыми различными по содержанию: больного «окликают», он «слышит» голос, называющий его имя или фамилию, он может слышать целые фразы или даже длинные речи, произносимые одним или несколькими голосами.
Очень опасны для самого больного, а также для его окружения императивные галлюцинации, содержание которых носит повелительный характер, например больной слышит приказы: ударить или убить кого-то или себя, нанести себе повреждение. Такие больные нуждаются в особом надзоре и уходе. Слуховые галлюцинации иногда носят комментирующий характер, когда больной «слышит речи» обо всем, о чем бы он ни подумал или что бы ни сделал.
Зрительные галлюцинации бывают либо элементарными (зигзаги, искры, огонь), либо предметными, когда перед взором больного возникают разнообразные картины: страшные, необычные животные, устрашающие фигуры и предметы или части тела человека и т. д. Иногда это целые сцены, больной может видеть, например, панораму поля и т. д. В некоторых случаях у больного может возникнуть галлюцинация двойника, т. е. он видит свой собственный образ.
Наблюдаются также обонятельные галлюцинации; чаще всего больной чувствует неприятные запахи — гниющего мяса, гари, тления. Гораздо реже возникает незнакомый запах, а еще реже приятный, поэтому больные с обонятельными галлюцинациями часто отказываются от еды, так как уверены, что их кормят отравленной или испорченной пищей. Галлюцинации могут быть тактильные — ложные ощущения прикосновения к телу, жжения или холода, больной иногда ощущает, что его кусают или царапают, что на теле появляется какая-то жидкость или по нему ползают насекомые.
Висцеральные галлюцинации — это ощущение присутствия в собственном теле каких-то предметов, животных, червей («в животе лягушка сидит», «в мочевом пузыре головастики расплодились», «в сердце клин вбит»).
Гипнагогическими галлюцинациями называются зрительные обманы восприятия, появляющиеся обычно вечером перед засыпанием, при закрытых глазах, что делает их более родственными псевдогаллюцинациям, чем истинным галлюцинациям (нет связи с реальной обстановкой). Эти галлюцинации могут быть единичными, множественными, сценоподобными, иногда калейдоскопическими («у меня в глазах какой-то калейдоскоп», «у меня теперь собственный телевизор»). Больной видит какие-то гримасничающие, показывающие ему язык, подмигивающие рожи, чудовищ, причудливые растения. Значительно реже такие галлюцинации могут возникать во время другого переходного состояния — при пробуждении. Подобные галлюцинации, также возникающие при закрытых глазах, носят название гипнопомпических. Оба этих вида галлюцинаций нередко бывают одними из первых предвестников белой горячки или какого-то другого интоксикационного психоза.
Функциональные галлюцинации возникают на фоне реального раздражителя, действующего на органы чувств, и только в течение его действия. Классический пример, описанный В. А. Гиляровским: больная, как только из крана начинала литься вода, слышала слова: «Иди домой, Наденька». Слуховые галлюцинации тут же исчезали, когда кран закрывался. Таким же образом могут возникать зрительные, тактильные и другие галлюцинации. От истинных галлюцинаций функциональные отличаются наличием реального раздражителя, хотя и имеют совершенно иное содержание, а от иллюзий — тем, что воспринимаются параллельно с реальным раздражителем (он не трансформируется в какие-то «голоса», «видения» и т. д.).
Во время сеанса гипноза могут возникнуть внушенные галлюцинации, когда человек будет чувствовать, например, запах розы, сбрасывать с себя «обвивающую» его веревку. При известной готовности к галлюцинированию возможно появление галлюцинаций и тогда, когда спонтанно эти обманы чувств уже не появляются (например, если человек только что перенес делирий, особенно алкогольный). Существуют также различные вызванные галлюцинации. Симптом Липмана — вызывание зрительных галлюцинаций легким нажатием на глазные яблоки больного (иногда к надавливанию следует добавить и соответствующее внушение). Симптом чистого листа (симптом Рейхардта) заключается в том, что если больному дать чистый лист бумаги и предложить читать, он увидит на листе текст и прочтет его. Подобным образом, если больному дать в руку телефонную трубку, он начнет говорить по телефону (симптом Ашаффенбурга).
Дереализация — это расстройство восприятия, при котором окружающие больного предметы, люди, животные воспринимается измененными, что сопровождается чувством их чуждости, неестественности, нереальности. При этом больным чаще всего даже трудно определить, что и каким образом изменилось, поэтому, описывая свои необычные переживания, они говорят, что «деревья и дома будто бы нарисованы, хоть я и знаю, что они настоящие», «все кругом какое-то неживое», «все какое-то другое, как будто бы я вижу все это во сне» и т. д. Нарушения восприятия при дереализации проявляются измененным отражением пространственных отношений («как будто все куда-то отодвинулось и выглядит каким-то плоским, нарисованным») и измененным восприятием времени («время течет медленно, как бы остановилось» или, наоборот, «все пролетает слишком быстро»). В состоянии дереализации нарушение восприятия окружающей действительности может касаться как нескольких анализаторов одновременно (изменение зрительных, слуховых, тактильных, вкусовых и других образов), так и какого-то одного из них (преимущественно зрительного или слухового). Выраженная степень дереализации иногда сопровождается исчезновением ощущений настоящего момента, и больные не могут сказать, что они сегодня делали, с кем виделись и т. д.

Дереализация нередко комбинируется с деперсонализацией, особенно в виде аутодеперсонализации, когда у больного изменяется осознание своего образа, собственное лицо в зеркале кажется ему незнакомым.
Сходными с состоянием дереализации являются такие симптомы, как уже виденное (deja vu), уже пережитое (deja vеси), уже испытанное (dejaeprouve), уже слышанное (dejaentendu). Содержание этих симптомов состоит в том, что незнакомая, совершенно новая обстановка на какое-то, очень короткое, мгновение кажется знакомой, уже когда-то виденной, а слова, сказанные окружающими людьми, — когда-то слышанными. В противоположность этим переживаниям бывает, что хорошо знакомая ситуация воспринимается, также на очень короткое время, совершенно чуждой, незнакомой, никогда не виденной (jamaisvu). Эти явления довольно часто встречаются и у здоровых людей, особенно в состояниях утомления, при недосыпании и перенапряжении. В этих состояниях может появляться и чувство дереализации.
Особенности патологии чувственного познания зависят не только от характера заболевания, его клинической формы, остроты и стадии, но и от возраста больного (рис. 27-1). Наиболее тщательное изучение нарушений ощущения и восприятия в детском и подростковом возрасте проведено Г. Е. Сухаревой. Сенестопатии могут появляться у детей с 5-7 лет, чаще всего они проецируются в области органов брюшной полости. В юношеском возрасте расстройства восприятии практически не отличаются от таковых в зрелом.
В психиатрии отдельные симптомы нарушения внимания, как правило, не выделяются, хотя в процессе клинического обследования неспособность сосредоточиться, рассеянность больного всегда отмечается в рамках определения психопатологических синдромов. Специальные исследования нарушений внимания как важной характеристики психической деятельности проводятся психологами, для чего существуют специально разработанные психологические методики. Известно, что показатели внимания отдельного человека могут значительно варьировать в зависимости от утомления и общего состояния организма, от условий среды, а также от отношения человека к соответствующей деятельности. Нарушения внимания обычно наблюдаются при психогенно и соматогенно обусловленных астенических состояниях и весьма своеобразно проявляются при поражениях различных структур головного мозга. Выделяют два основных типа нарушений внимания:
1. Модально-неспецифичные нарушения внимания распространяются на любые формы и уровни внимания. Больной не может сосредоточиться на стимулах любой модальности (зрительных, слуховых, тактильных и др.). Подобного рода нарушения характерны для больных с органическими поражениями головного мозга, особенно его неспецифических срединных структур разных уровней.
2. Модально-специфические нарушения внимания проявляются только в одной сфере, например только в зрительной, слуховой, тактильной сфере или в сфере движений. Это особый тип нарушений внимания, который в клинике локальных поражений головного мозга описывался как явление игнорирования тех или иных стимулов.
Проявления расстройств памяти чрезвычайно разнообразны, и с целью их классификации выделяют два основных варианта патологии памяти. Первый — это дисмнезии, к которым относятся гипермнезия, гипомнезия и амнезия.
Гипермнезией называется усиленное вспоминание, которое сочетается с ослаблением запоминания текущей информации. При этом особенно страдает произвольное запоминание. У больных с гипермнезией происходит непроизвольное «оживление» памяти, вспоминаются давно забытые события, которые малоактуальны для него в настоящем.
Гипомнезия проявляется в нарушении способности запоминать, удерживать, воспроизводить отдельные события и факты или их отдельные части. Это так называемая «прорешливая» память, когда больной вспоминает только наиболее яркие и важные для него впечатления. Легкая степень гипомнезии — это ослабленная способность к воспроизведению имен, цифр, дат и т. п.
Амнезия — это полное выпадение из памяти событий, фактов и ситуаций, имевших место в определенный временной отрезок жизни. Выделяют несколько вариантов амнезий.
Ретроградная амнезия — выпадение из памяти событий, предшествующих острому периоду болезни, особенно если при этом происходит потеря сознания, например при травмах головного мозга, при отравлении и т. п. Ретроградная амнезия может охватывать различный отрезок времени (от нескольких минут до нескольких дней, недель, месяцев, лет).
Антероградная амнезия — выпадение из памяти, полное или частичное, событий, произошедших непосредственно после периода состояния нарушенного сознания или болезненного психического состояния. Продолжительность антероградной амнезии во времени также может быть различной. Нередко встречается и сочетание этих двух видов амнезий, в таком случае говорят о ретроантероградной амнезии.
Фиксационная амнезия — потеря способности запоминать, фиксировать текущие события — все, что в данный момент имело место, тут же больным забывается. Больные с таким расстройством памяти забывают, где находится их кровать, не могут запомнить имени своего лечащего врача и т. п.
Прогрессирующая амнезия — это распад памяти в соответствии с законом Рибо; вначале исчезает память о наиболее поздно запечатленных событиях и фактах, более же ранние исчезают в последнюю очередь. По этому закону происходит и так называемое физиологическое старение памяти.
Кроме этих вариантов амнезий также выделяют аффектогенную, или психогенную, амнезию, когда под влиянием неприятного аффекта совпавшие с ним по времени события не вспоминаются.
Вторым вариантом патологии памяти являются парамнезии — ошибочные, ложные, превратные воспоминания. Человек может вспоминать действительно имевшие место события, только относить их к совсем иному времени. Это явление называется псевдореминисценциями — ложными воспоминаниями. Конфабуляции — другой вид парамнезий — вымышленные воспоминания, совершенно не соответствующие действительности, когда больной сообщает о том, чего в действительности никогда не было. В конфабуляциях часто присутствует элемент фантазии. Криптомнезии — такого рода парамнезии, когда человек не может вспомнить, когда было то или иное событие, во сне или наяву, написал ли он стихотворение или просто запомнил когда-то прочитанное, был ли он на концерте известного музыканта или только слышал его в записи и т. п.
Очень редко встречается так называемая фотографическая память, когда человек, только что прочитав несколько страниц незнакомого текста, может тут же повторить на память все прочитанное почти без ошибок.
Близок к фотографической памяти и феномен, называемый эйдетизмом, в целом относимый не только к памяти, но и к области представлений. Эйдетизм — это явление, при котором представление зеркально воспроизводит восприятие. Здесь также участвует память в ее ярком образном виде: предмет или явление после исчезновения сохраняет в сознании человека свой живой наглядный образ. Эйдетизм как нормальное явление бывает у маленьких детей с их способностью к яркому образному восприятию и чрезвычайно редко встречается у взрослых. Например, ребенок, посмотрев на фотографию и перевернув ее обратной стороной, может в точности описать виденное.
Гипермнезия — усиленное вспоминание, которое сочетается с ослаблением запоминания текущей информации.
Гипомнезия - нарушение способности запоминать, удерживать, воспроизводить отдельные события и факты или их отдельные части.
Амнезия — полное выпадение из памяти событий, фактов и ситуаций, имевших место в определенный временной отрезок жизни.
Парамнезия — ошибочное, ложное, превратное воспоминание.
Эйдетизм — явление, при котором предмет или явление после исчезновения сохраняет в сознании человека свой живой наглядный образ.
Вопросы для повторения
1. Что такое психическая норма и психическая болезнь?
2. В чем различия между психиатрией и клинической психологией?
3. Какова роль психики в возникновении и течении болезней?
4. Опишите основные формы нарушений ощущения.
5. Что называется иллюзией? Приведите примеры иллюзий у здоровых людей и больных.
6. Что такое галлюцинация? В чем состоит основное различие между иллюзиями и галлюцинациями?
7. Каковы основные формы нарушений внимания?
8. В чем выражаются основные формы расстройств памяти?
Рекомендуемая литература
Александров А. А. Современная психотерапия. — СПб.: Академический проект, 1997.
Еникеева Д. Д. Популярные основы психиатрии. — Донецк: Сталкер.1997. — 525 с.
Зейгарник Б. В. Патопсихология: Учебник. — М.: Изд-во МГУ, 1976. — 238 с.
Каплан Г. И., Сэдок Б. Дж. Клиническая психиатрия: В 2 т. / Пер. с англ. В. В. Стрелец; — М.: Медицина, 1994.-1192 с.
Карвасарский Б. Д. Медицинская психология. — Л.: Медицина, 1982. — 271 с.
Лурия А. Р. Основы нейропсихологии. — М.: Изд-во МГУ, 1973. — 374 с.
Соколова Е. Т. Мотивация и восприятие в норме и патологии. — М.: Изд-во МГУ, 1976. — 128 с.
Тарабрина Н. В. Психологические последствия войны // Психологическое обозрение. — 1996. — № 1(2).
Хамская Е. Д. Нейропсихологическая диагностика / Под ред. Е. Д. Хомской. — М.: Изд-во МГУ, 1994. — 226 с.
Хэзлем М. Т. Психиатрия / Пер. с англ. Г. А. Лубочкова. — Львов: Инициатива, 1998. — 609 с. — (Классики зарубежной психологии).
Краткое содержание главы
Нарушения интеллекта. Органическая деменция. Тотальное слабоумие. Частичное (дисмнестическое) слабоумие. Олигофрения. Основные синдромы нарушений памяти и интеллекта.
Нарушения мышления. Расстройства формы мышления. Нарушения содержательной стороны мышления (навязчивые, сверхценные и бредовые идеи). Основные бредовые синдромы.
Нарушения эмоций. Нарушения эмоционального реагирования. Симптомы расстройств настроения (гипертимия и гипотимия).
Нарушения сознания. Симптомы помрачения сознания. Синдромы выключения сознания. Синдромы помрачения сознания.
Нарушения личности. Нарушение структуры иерархии мотивов. Формирование патологических потребностей и мотивов. Нарушение смыслообразования. Нарушение саморегуляции и опосредования. Нарушение критичности и спонтанности поведения.
Целостная познавательная деятельность человека осуществляется с помощью интеллекта, который, как известно, обеспечивается совокупной деятельностью познавательных психических процессов, среди которых особое значение имеют мышление и речь. Расстройства интеллектуальной деятельности — это изменение процесса рационального познания, умозаключений, суждений, критических способностей. Из расстройств, относящихся непосредственно к интеллектуальным, выделяют группу нарушений психики под общим названием «слабоумие».
Различают так называемую деменцию (приобретенное слабоумие) и олигофрению (врожденное слабоумие).
Органической деменцией называется слабоумие, вызванное главным образом сосудистыми заболеваниями головного мозга, сифилитическими и старческими психозами, травмами головного мозга. Органическое слабоумие обычно делят на две группы: тотальное (диффузное, глобальное) и частичное (дисмнестическое, парциальное, лакунарное).
Тотальное слабоумие — это стойкое снижение всех интеллектуальных функций, слабость суждений, отсутствие критики своему состоянию. Примером тому может служить так называемая сенильная деменция (слабоумие старческого возраста), также слабоумие при прогрессивном параличе.
Частичное (дисмнестическое) слабоумие характеризуется выраженными нарушениями памяти. Остальные интеллектуальные функции страдают главным образом вторично, поскольку нарушается память —«входные ворота интеллекта». Такие больные сохраняют способность к суждениям, у них наблюдается критическое отношение к своему состоянию. Им трудно усваивать новое, но старые знания, особенно профессиональные, хорошо закрепленные, могут сохраняться у них довольно долго. Ввиду критического отношения к себе такие больные понимают свое положение, стараются избегать разговора, в котором они могли бы обнаружить расстройства памяти, пользуются постоянно записной книжкой, пишут заранее, что им надо сказать или сделать. Типичная картина частичного слабоумия может наблюдаться при церебральном атеросклерозе или сифилисе головного мозга.
Среди приобретенного слабоумия выделяют также шизофреническое и эпилептическое слабоумие.
Шизофреническое слабоумие, называемое еще апатическим, или атактическим, характеризуется интеллектуальной бездеятельностью, безынициативностью, в то время как предпосылки к умственной деятельности еще могут сохраняться длительное время. Интеллект таких больных сравнивают со шкафом, полным книг, которыми никто не пользуется, или с музыкальным инструментом, закрытым на ключ в футляре.
Эпилептическое слабоумие выражается не только в значительном снижении памяти, но и в своеобразном изменении мышления, когда человек начинает терять способность различать главное и второстепенное, ему все кажется важным, все мелочи — значительными. Мышление становится вязким, непродуктивным, патологически обстоятельным, больной никак не может выразить свою мысль (недаром эпилептическое мышление называют иногда лабиринтным). Характерно также сужение круга интересов, концентрация внимания исключительно на своем состоянии (концентрическое слабоумие).
Олигофрения (умственная отсталость) — наследственное, врожденное или приобретенное в первые годы жизни слабоумие, выражающееся в общем психическом недоразвитии (с преобладанием в первую очередь интеллектуального дефекта) и в затруднении вследствие этого социальной адаптации. Эти дефекты интеллекта должны проявиться в возрасте до 18 лет. Существует более 300 наследственно обусловленных заболеваний, которые могут стать причинами умственной отсталости. Олигофрения — это не болезненный процесс, а патологическое состояние, возникшее в результате воздействия различных вредоносных факторов (помимо наследственного) в период внутриутробного развития или же в младенчестве. По тяжести олигофрения делится на три ее формы: дебильность, имбецильность и идиотию. Основная особенность олигофрении заключается в диффузном и тотальном недоразвитии или
поражении психики в целом. При тяжелых формах олигофрении (идиотии и имбецильности) больные практически неспособны к интеллектуальной деятельности. При дебильности нарушены высшие формы мышления — способность к анализу, синтезу и абстрагированию. Отсутствует также логическое мышление. Речь олигофрена также нарушена. В эмоциональной сфере преобладают «низшие» эмоции, отсутствует способность контролировать свои влечения.
Деменция— приобретенное слабоумие.
Олигофрения - (умственная отсталость)— наследственное, врожденное или приобретенное в первые годы жизни слабоумие, выражающееся в общем психическом недоразвитии (с преобладанием в первую очередь интеллектуального дефекта) и в затруднении вследствие этого социальной адаптации.
Основные синдромы нарушений памяти и интеллекта. Синдром Корсакова является разновидностью амнестического синдрома. Его основу составляет невозможность запоминать текущие события (фиксационная амнезия) при более или менее сохранной памяти на прошлое. В связи с этим возникает нарушение ориентировки (так называемая амнестическая дезориентировка). В первую очередь это касается времени. Кроме того, имеется дезориентировка в месте и окружающей действительности. И еще один характерный симптом этого синдрома — парамнезии.
Органический (энцефалопатический, психоорганический) синдром состоит из триады Вальтера—Бюеля, включающей в себя:
1) эмоциональную лабильность, эмоциональное недержание;
2) расстройство памяти;
3) снижение интеллекта.
Больные становятся беспомощными, с трудом ориентируются (прежде всего нарушается ориентировка во времени, так как постоянно приходится запоминать новые числа), сложно адаптируются к новой ситуации, плохо ее понимают. У них ослабляется воля, снижается работоспособность, они легко переходят от слез к улыбке и наоборот. Нередки варианты психопатоподобного поведения.
К. Шнайдер выделяет четыре варианта (стадии) психоорганического синдрома: астенический, эксплозивный, эйфорический, апатический.
Органический синдром может возникать при самых разных заболеваниях: при непосредственном поражении головного мозга (опухоли, травмы, сосудистая патология атеросклеротического, сифилитического и иного происхождения); при соматогениях (как следствие заболевания печени, почек, легких и т. д.); при алкоголизме, наркоманиях, токсикоманиях, отравлении различными токсическими веществами; при заболеваниях, протекающих с атрофическими процессами в головном мозге (например, болезнь Альцгеймера, болезнь Пика и др.). Этот синдром сопровождается различными неврологическими расстройствами.
Психоорганический синдром, как правило, необратим, хотя и может дать некоторое обратное развитие в результате применения соответствующей терапии.
Подобные нарушения также встречаются при психиатрических заболеваниях позднего возраста.
Нарушения мышления являются одним из наиболее часто встречающихся симптомов при психических заболеваниях. При установления диагноза заболевания психиатр часто руководствуется наличием того или иного вида нарушений мышления. Однако единой классификации или единого принципа анализа этих расстройств нет. Происходит это потому, что при описании и анализе нарушений мышления исследователи базировались на различных философско-методологических положениях и различных психологических теориях мышления. Симптомы патологии мышления крайне разнообразны. Один из подходов к их классификации заключается в разделении симптомов нарушений мышления по формам и содержанию.
К расстройствам формы мышления относят нарушение темпа (динамики) мыслительной деятельности. Оно выражается в ускорении или замедлении мыслительных процессов. Ускорение мышления проявляется в том, что мысли очень быстро сменяют друг друга, их так много, что больные, несмотря на очень быструю ( «пулеметную» ) речь, все-таки не успевают их высказывать. Внешне такая речь больных может напоминать шизофазию (разорванную речь), однако если ее записать, например на магнитофон, то потом можно найти в ней определенный смысл, чего нет при шизофазии. Наиболее демонстративно этот вид нарушений выражается в «скачке идей» (fugaidearum), когда мысли больных, молниеносно сменяя друг друга, переключаются с одного предмета на другой так быстро, что уже трудно бывает уловить в них какой-нибудь общий смысл.
Замедление мышления характеризуется бедностью ассоциаций, замедленным течением ассоциативного процесса, его заторможенностью. Больные с такими явлениями жалуются, что у них «часами не бывает в голове никаких мыслей». Подобные нарушения часто встречаются у больных эпилепсией, иногда они встречаются у больных с отдаленными последствиями тяжелых травм головного мозга, при некоторых формах умственной отсталости. Такие больные обычно отвечают на вопросы очень лаконично, односложно, иногда только словами «да» и «нет».
Нарушение подвижности мышления, или патологическая обстоятельность, заключается в чрезвычайной вязкости, тугоподвижности мыслительных процессов; больным очень трудно переключиться с одной темы на другую, они застревают на самых незначительных деталях, им все кажется важным, нужным — каждая мелочь, каждый штрих; они не могут выделить главного, основного, существенного. Патологическая обстоятельность мышления характеризуется очень малой продуктивностью, подчас же вообще непонятно, что больной хотел сказать, какой смысл имела его длинная витиеватая речь (лабиринтное мышление).
Персеверация мышления — патологическое застревание, задержка на одних и тех же представлениях, что клинически выражается в повторении (иногда очень длительном) одних и тех же фраз или слов. Чаще всего такие больные могут правильно ответить только на первый вопрос врача, а затем уже однообразно повторяют тот же ответ или части его.
Нарушение операциональной стороны мышления проявляется в снижении уровня обобщения, при котором в суждениях больных доминируют непосредственные представления о предметах и явлениях, оперирование общими признаками заменяется установлением сугубо конкретных связей между предметами.
При искажении процесса обобщения словесно-логические связи мало опираются на конкретные свойства и признаки предметов и явлений, характерно возникновение очень большого числа ненаправленных, случайных ассоциаций, отражающих лишь чрезвычайно общие связи.
Резонерство — это расстройство мышления, которое определяется клиницистами как «склонность к бесплодному мудрствованию», тенденции к непродуктивным многоречивым суждениям. Механизмом «резонерства» является не столько нарушение интеллектуальных операций, сколько повышенная аффективность, неадекватное отношение, стремление подвести любое, даже незначительное явление под какую-нибудь концепцию.
Паралогичное мышление характеризуется расстройством логических связей в мышлении; выводы, которые делает больной в таких случаях, не только не закономерны, но часто абсолютно нелепы.
Разорванность мышления выражается в отсутствии связи между отдельными мыслями или даже отдельными словами. Речь такого больного может быть совершенно непонятной, лишенной всякого смысла, и поэтому ее нередко называют словесной окрошкой, словесным салатом.
Паралогичное мышление, резонерство и разорванность мышления наиболее характерны для шизофрении.
К нарушениям содержательной стороны мышления относят навязчивые, сверхценные и бредовые идеи.
Навязчивые идеи относятся к навязчивым состояниям (навязчивостям, или обсессиям) и рассматриваются как их частный вариант.
При навязчивых состояниях у человека помимо его воли возникают («навязываются») какие-то мысли, страхи, влечения, сомнения, действия. Человек не может избавиться от них, несмотря на критическое к ним отношение. Навязчивые состояния — не обязательно симптом болезни, они могут встречаться и у здоровых людей.
Навязчивые мысли (навязчивые идеи) заключаются в появлении совершенно ненужных мыслей (умственная жвачка, мысли-паразиты), например, о том, почему у человека две ноги, а у собаки — четыре, почему у людей глаза разного цвета и т. п. Возникновение этих мыслей не зависит от желания человека, они носят неотступный характер, от них невозможно избавиться. Как правило, навязчивости сопровождаются неприятными переживаниями, душевным дискомфортом.
Навязчивости проявляются в таких формах, как навязчивый счет — непреодолимое стремление считать все, что попадается на пути: количество ступенек на лестнице, окна в домах и т. п., а также в стремлении к более сложным действиям, например складывать цифры, составляющие номер того или иного телефона, подсчитывать общее число всех букв на странице книги.
Навязчивые сомнения — это навязчивые мысли с мучительной неуверенностью в правильности и завершенности своих действий, сопровождаемые обычно неприятным, тягостным чувством. Больные постоянно стремятся проверить себя, при этом не успокаиваясь. Нередко страдающий такими сомнениями человек по нескольку раз возвращается домой, чтобы проверить, закрыл ли он дверь, выключил ли перед уходом газ, погасил ли свет, но стоит ему отойти, как он вновь начинает беспокоиться, завершил ли он это действие.
Навязчивые воспоминания характеризуются непроизвольным появлением ярких воспоминаний, обычно о чем-то неприятном, о том, что человек хотел бы забыть (например, навязчиво вспоминается какой-то тягостный для больного разговор, все детали смешного положения, в которое он когда-то попал, обстановка экзамена, на котором он с позором провалился и где ему было так стыдно).
Навязчивые страхи называются фобиями. В структуре этого симптома — высок удельный вес эмоционального компонента, однако традиционно фобии рассматриваются при изучении патологии рационального познания.
Фобия – навязчивый страх.
Нозофобии — это навязчивые страхи заболеть тем или иным заболеванием (кардиофобия, сифилофобия, канцерофобия) или даже умереть от этой болезни. Существует и навязчивый страх смерти — танатофобия. Нередко встречаются фобофобии: человек, тяжело переживавший приступ навязчивого страха, потом испытывает уже страх самого страха (нового приступа).
Страх пространства, а также процессов и явлений, происходящих в нем, может проявляться как боязнь открытых пространств (агорафобия), закрытых помещений (клаустрофобия), пустых помещений (кенофобия), как страх ходить (базофобия) и т. д.
Социофобии — это страхи, содержанием которых являются различные аспекты межперсональных отношений: лалофобия — страх публичных выступлений; антропофобия — боязнь общения с людьми; мифофобия — страх солгать, невольно сказать неправду; эрейтофобия — страх покраснеть в общественном месте, особенно во время щекотливого разговора, когда все могут подумать, что у больного «не совсем чистая совесть»; гинекофобия — боязнь общения с женщинами; андрофобия — страх перед половым актом и т. д. Разнообразие фобий поражает воображение здоровых людей, свободных от них, хотя справедливости ради необходимо отметить, что наличие тех или иных страхов, не доходящих до уровня фобий, присуще многим людям.
Фобии обычно сопровождаются появлением выраженной вегетативной реакции: человек резко бледнеет или краснеет, потеет, у него учащается дыхание и сердцебиение. Характерно, что обычно вполне критическое отношение к своему состоянию, понимание несостоятельности, необоснованности навязчивых страхов в момент приступа последних исчезает, и тогда человек действительно уверен, что «немедленно умрет от инфаркта», «скончается от кровоизлияния в мозг», «погибнет от заражения крови».
Навязчивые влечения (навязчивые желания) выражаются в появлении неприятных для человека желаний (плюнуть в затылок впереди сидящего человека, дернуть за нос встречного, выскочить из машины на большой скорости), всю нелепость и болезненность которых он понимает. Особенность подобных влечений в том, что они не переходят в действие, но для человека очень неприятны и мучительны.
Очень мучительны для больных и контрастные навязчивости, выражающиеся в хульных, кощунственных навязчивых мыслях, чувствах и страхах, оскорбляющих морально-этическую, нравственную сущность человека. Подобно навязчивым желаниям, влечениям и т. д., контрастные навязчивости также никогда не реализуются.
Навязчивые действия характеризуются непроизвольным выполнением движений, чаще всего совершаемых автоматически: человек во время разговора крутит в руках кусок бумаги, ломает спички, чертит карандашом фигуры, накручивает на палец прядь волос, без всякого смысла переставляет предметы на столе, во время чтения грызет ногти, дергает себя за ухо. Сюда же относятся и такие действия и движения, как шмыгание носом, прищелкивание пальцами, покусывание губ, постоянное одергивание пиджака, непроизвольное потирание рук и др. В отличие от массы других навязчивостей эти движения и действия совершаются автоматически, выполнение их не сопровождается никакими неприятными чувствами, их просто не замечают. Более того, человек усилием воли может их задержать, помня о них, может их не совершать, но стоит ему чем-то отвлечься, как он снова начинает непроизвольно крутить в руках карандаш, перебирать лежащие перед ним на столе предметы.
Ритуалы — это навязчивые действия и движения, совершаемые больными в качестве необходимого обряда при наличии у них фобий или мучительных сомнений. Эти ритуальные движения или действия (подчас очень сложные и длительные) выполняются больными для защиты от ожидаемого несчастья или успокоения при навязчивых сомнениях. Например, больная с навязчивым страхом загрязнения так часто моет руки, что в день расходует по куску мыла. Больной с навязчивым страхом пожара время от времени поворачивается трижды вокруг своей оси, испытывая после этого на какой-то период успокоение.
Сверхценные идеи выражаются в убеждениях и мыслях, возникающих в связи с какими-то действительными фактами или событиями, но приобретающих для человека особую значимость, определяющих все его поведение. Они характеризуются большой эмоциональной насыщенностью, выраженным эмоциональным подкреплением. Например, человек, действительно пишущий стихи и, может быть, удостоившийся за это когда-то похвалы, начинает думать, что он гениальный поэт, и вести себя соответствующим образом. Непризнание же его окружающими он расценивает как происки недоброжелателей, зависть, непонимание и в этом своем убеждении уже не считается ни с какими фактами. Такие сверхценные идеи собственной исключительности могут возникать и по поводу других чрезвычайно переоцениваемых способностей: музыкальных, вокальных, писательских. Может переоцениваться и собственная склонность к научной деятельности, изобретательству, реформаторству. Возможны сверхценные идеи физического недостатка, недоброжелательного отношения и т. д. Сверхценные идеи особенно характерны для психопатических личностей.
Бредовые идеи (бред) — наиболее качественно выраженное расстройство мышления. Это такое расстройство, при котором возникают непоколебимые суждения и умозаключения, не соответствующие действительности. Бред является формальным признаком психоза, выступая одним из основных признаков психических заболеваний. От обычных человеческих заблуждений бред отличается следующим:
1) он всегда возникает на болезненной основе, это всегда симптом болезни;
2) человек полностью убежден в достоверности своих ошибочных идей;
3) бред не поддается никакой коррекции, никакому разубеждению со стороны;
4) бредовые убеждения имеют для больного чрезвычайную значимость, так или иначе они влияют на его поведение, определяют его поступки.
- Бред — расстройство, при котором возникают непоколебимые суждения и умозаключения, не соответствующие действительности.
Человек, который просто заблуждается, при разубеждении может отказаться от ошибочных умозаключений. Никакими фактическими доказательствами бредового больного разубедить не удастся. По клиническому содержанию (по теме бреда) все бредовые идеи с известной долей схематизма можно разделить на три большие группы: 1) бредовые идеи преследования; 2) бредовые идеи величия; 3) бредовые идеи самоуничижения (депрессивный бред).
Бред преследования (персекетурный бред) означает патологическую убежденность в том, что «преследователи» находятся в непосредственном окружений больного, ходят за ним по улице, подстерегают его под окнами дома, под видом больных проникают вслед за ним в клинику.
К бредовым идеям преследования относится бред отношения — патологическое убеждение человека, что все имеет к нему отношение: окружающие смеются над ним, перемигиваются по его адресу, он вызывает их насмешливое или даже брезгливое к себе отношение. Такие больные перестают посещать общественные места, пользоваться общественным транспортом, ходить в театр или на лекции, так как убеждены, что стоит им только появиться, как все тут же замечают их, насмешливо улыбаются, как-то подозрительно смотрят, плохо говорят о них Разновидностью бреда отношения является сенситивный бред отношения, который формируется, как правило, на основе таких особенностей личности, как застенчивость, впечатлительность, ранимость, мнительность.
Бред отравления — это болезненная убежденность человека в том, что его хотят отравить, поэтому он отказывается от еды («постоянно яд в пищу подсыпают»), не принимает лекарств («под видом лечения отравить хотят»), не покупает расфасованных продуктов («я же знаю, что мне дадут бутылку с отравленным молоком»).
Бред воздействия может иметь много различных вариантов: больной убежден, что на него на расстоянии воздействуют гипнозом, электричеством, радиацией, влияя таким образом на его мышление, поступки, вызывая у него сексуальное возбуждение и т. п.
Бред материального ущерба — это убежденность в том, что окружающие постоянно обворовывают больного, крадут его вещи и деньги, носят его одежду, получают за него его зарплату или пенсию, портят его имущество, морят его голодом.
При бреде порчи, или околдования, у больного появляется убежденность в том, что он стал жертвой колдовства, его «испортили заговором», «дали выпить какого-то зелья» и он «теперь стал совсем немощным», от него «осталась одна только тень», его «сглазили дурные глаза». Такой бред не следует смешивать с суевериями, когда подобные идеи носят характер простого заблуждения и не являются следствием болезни.
Бред ревности — это убеждение в неверности сексуального партнера. Бред ревности может встречаться при различных заболеваниях, в частности при алкоголизме.
Бредовые идеи величия также разнообразны. При бреде изобретательства больной убежден, что он сделал выдающееся открытие: изобрел вечный двигатель, открыл причину рака, нашел средство для максимального продления человеческой жизни, изобрел «эликсир вечной молодости», «средство для усовершенствования человеческой породы». Близок к этому и бред реформаторства, когда больной убежден, что «открыл идею преобразования мира» и совершит «гениальную реформу».
Бред высокого происхождения — это убежденность больного в том, что он сын всемирно известного писателя, кинозвезды, «последний отпрыск дома Романовых» и т. д., а «те, кто считается сейчас родителями», всего лишь «воспитатели», «подставные лица», «родители в условном смысле».
Любовный, эротический (сексуальный) бред выражается в твердой убежденности больного в необыкновенно сильной любви к нему какого-то человека, возможно, даже и незнакомого, но, как правило, это известные люди — артисты, музыканты, политики. Такие больные настойчиво добиваются встречи с «возлюбленным» или «любимой», буквально преследуют их, все поведение окружающих и особенно «предмета любви», по их мнению, подтверждает правильность их мысли.
Нелепый бред величия (мегаломанический бред) характеризуется фантастичностью, грандиозностью, порой сказочностью событий, которые, по утверждению больного, уже свершились. Этот вид бреда характерен для прогрессивного паралича.
Бредовые идеи самоуничижения (депрессивный бред) проявляются в форме бреда самоуничижения, самообвинения, виновности, греховности. Это очень близкие по клиническому содержанию патологические идеи о своих мнимых ошибках, несуществующих грехах, несовершенных преступлениях («вся жизнь — сплошная цепь ошибок и преступлений»). Такие больные часто убеждены, что своими ошибками и поступками они погубили не только свою жизнь, но и жизнь своих близких, что они «всем в тягость» и т. д. Они ожидают наказания, убеждены в его необходимости или неизбежности (« не понимаю, как меня земля держит», «нет такой кары, которой я бы не заслужил»). Подобные бредовые идеи особенно характерны для больных с пресенильными психозами.
Ипохондрический бред — это болезненная убежденность в наличии заболевания (рак, сифилис, СПИД, «воспаление всех внутренностей», нарушение обмена веществ), поражения всего организма или отдельных частей тела («кровь свернулась, сердце не работает, конец уже скоро»). Иногда больные утверждают, что они уже не существуют, что у них нет внутренностей и т. д. Разновидность ипохондрического бреда называется бредом отрицания, или нигилистическим бредом. Реже такое бредовое отрицание касается не собственного организма, а внешнего мира: «все погибло», «солнце погасло», «земля провалилась», «мир куда-то исчез» (подобный бред так и называется — бред гибели мира).
У одного и того же больного может быть либо одна бредовая идея, либо сразу несколько (например, существование одновременно бреда величия и преследования). Кроме того, один вид бредовых идей может переходить в другой (так называемая трансформация бреда).
Индуцированное бредовое расстройство возникает, когда близкий больному человек начинает разделять его бредовые идеи. Такое «заражение» болезненными взглядами происходит при тесном совместном проживании, когда заболевший всегда пользовался большим авторитетом, безграничным доверием и сильной привязанностью, был умнее и образованнее того, кто стал в конце концов разделять его бредовые идеи. Облегчает «заражение» наличие у индуцируемого таких особенностей, как внушаемость, ограниченность, а в ряде случаев даже дебильность, а также медленное развитие и некоторое правдоподобие бредовых идей у «индуктора». По своему содержанию индуцированный бред может быть любого содержания (любовный, величия и т. д.), но чаще всего это бред преследования. Индуцированный бред встречается нечасто и обычно непрочен, он быстро и бесследно исчезает при разъединении с больным человеком. Изредка индуцированный бред возникает не у одного, а у нескольких человек. Этот факт был одной из причин широко распространенных (особенно в Средние века) так называемых психических эпидемий.
Конформный бред представляет собой одинаковые по содержанию бредовые идеи, возникающие у двух близких между собой психически больных (например, у матери и дочери).
Независимо от клинического содержания все бредовые идеи делятся на две основные разновидности: первичный бред и бред чувственный (образный).
Первичный бред возникает вследствие нарушения логического познания, патологической интерпретации действительности, при этом чувственное познание практически не нарушается. При построении первичного бреда, основанного на субъективной логике, больной опирается на реальные факты и события, но трактует их очень избирательно: берется только то, что подкрепляет бред и способствует его дальнейшему развитию, в то время как все контрфакты игнорируются и отбрасываются. Первичный бред (называемый также интерпретативным, или систематизированным) очень стоек и является системой последовательных построений, все более расширяющейся, усложняющейся и детализирующейся. Примером первичного бреда может быть бред реформаторства, любовный, изобретательства и т. д.
Чувственный (образный) бред возникает при нарушении преимущественно чувственного познания. В его структуре превалируют яркие образные представления в виде воображения, различных фантазий, вымыслов, грез. В отличие от первичного бреда, который какое-то время может быть единственным психопатологическим образованием, чувственный бред сразу же возникает в сопровождении ряда иных расстройств в виде галлюцинаций, страха, тревоги, психомоторного возбуждения и т. д. Чувственный образный бред, в отличие от длительно, хронически существующего первичного бреда, возникает остро, как какой-то этап развития болезни, он обычно нестоек, фабула его изменчива, но в то же время яркая, образная. Помимо очень типичных эмоциональных нарушений, главным образом в виде тревожного напряжения, страхов или, наоборот, экстаза, восторга, нередки такие симптомы, как бредовое восприятие, бредовая ориентировка, симптом инсценировки, симптом ложного узнавания, симптом положительного и отрицательного двойника. Чувственный бред имеет различное по своей клинической фабуле содержание (бред преследования, бред особого смысла, особого значения, бред величия). Одним из проявлений чувственного бреда может быть фантастический бред.
Основные бредовые синдромы. Паранойяльный синдром характеризуется постепенным формированием систематизированного бреда, вначале он особенно эмоционально насыщен и до какой-то степени правдоподобен, лишен явных нелепостей. При этом бреде не бывает галлюцинаций (ни истинных, ни псевдогаллюцинаций). В ряде случаев рассматриваемый вид бреда может формироваться на основе сверхценной идеи. По содержанию это чаще всего бред изобретательства, ревности, физического недостатка, любовный, сутяжный. Как правило, он очень стоек.
Галлюцинаторно-параноидный синдром включает в себя бредовые идеи и галлюцинации. Одной из разновидностей этого синдрома является синдром Кандинского-Клерамбо (синдром психического автоматизма), состоящий из псевдогаллюцинаций, бредовых идей воздействия (психического, физического, гипнотического) и явлений психического автоматизма. Последние выражаются в чувстве неестественности, отчужденности, «сделанности» собственных движений, поступков, собственного мышления. Все симптомы, составляющие синдром Кандинского-Клерамбо, тесно между собой связаны; псевдогаллюцинации сопровождаются чувством сделанности, т. е. связаны с бредом воздействия, с ним же связаны явления психического автоматизма и такие входящие в состав синдрома нарушения, как «чувство овладения» (больной «не принадлежит себе») и так называемый синдром внутренней открытости — устойчивое убеждение, что все помыслы человека, в том числе и самые интимные, сейчас же становятся известны всем окружающим. Нередки и такие симптомы, как «эхо мыслей» (как только человек о чем-либо подумает, тут же слышит звучание этих мыслей и уверен, что все окружающие это обязательно слышат).
Парафренный (парафренический) синдром состоит из систематизированного бреда преследования и величия (обычно фантастического характера), а также явлений психического автоматизма и псевдогаллюцинаций. Нередко сочетается с повышенным настроением.
Синдром Котара представляет собой сочетание тяжелой депрессии и бреда отрицания. Однако в состав этого синдрома могут входить и такие бредовые идеи, как бред гибели мира, бред мучительного бессмертия и бред отрицательного величия (бред злого могущества). Бред мучительного бессмертия заключается в убежденности, что больной никогда не умрет, будет вечно жить и вечно мучиться. Бред отрицательного величия, или злого могущества, характеризуется стойкой убежденностью, что уже само существование больного приносит всем окружающим, а то и всему миру, огромный вред, непоправимый ущерб.
Синдром дисморфомании-дисморфофобии состоит из идей физического недостатка, бреда отношения и пониженного настроения, иногда вплоть до тяжелой депрессии с мыслями о самоубийстве. Сама идея физического недостатка чаще всего является бредом паранойяльного типа (когда мысли об уродстве касаются совершенно правильной части лица или тела), реже — сверхценной идеей (в этом случае небольшой дефект, например несколько искривленные ноги, воспринимается как «жуткое уродство»). Больные с дисморфофобией настойчиво стремятся «исправить» мнимые физические недостатки, активно посещают хирургов, добиваясь непоказанной им косметической операции.
Бредовые синдромы не являются чем-то постоянным и неизменным, одна их форма может переходить в другую. В частности, паранойяльный синдром может сменяться синдромом Кандинского—Клерамбо, а тот в свою очередь парафренным, что нередко и бывает при параноидной шизофрении.
У детей бредовые идеи возникают очень редко. Им более свойственно патологическое фантазирование, отличающееся от обычной детской склонности к фантазиям определенной нелепостью, несвязанностью с конкретной реальной обстановкой.
Симптомы эмоциональных нарушений многочисленны и разнообразны. Они имеют большое диагностическое значение при определении патологии собственно эмоциональной сферы, а также при определении степени выраженности психопатологических синдромов. Среди симптомов нарушений эмоций обычно выделяют нарушения эмоционального реагирования (острые и неадекватные по интенсивности эмоциональные реакции на различные внешние события и ситуации) и симптомы расстройств настроения.
Выделяют два варианта расстройств настроения: усиление и ослабление эмоциональности. К расстройствам с усилением эмоциональности относятся гипертимия, при которой человек находится в таких эмоциональных состояниях, как эйфория, благодушие или экстаз.
Эйфория — это веселое, «лучезарное» и радостное состояние. Человек испытывает прилив бодрости, хорошо, даже прекрасно чувствует себя физически, ему легко решать все вопросы, он стремится к бурной деятельности. При этом высока вероятность, что собственные возможности переоцениваются. Благодушие — это беспечное и беззаботное эмоциональное состояние с оттенком «полного удовлетворения», без стремления к деятельности. Экстазом называется наивысший уровень «приподнятости» эмоций, экзальтация. При экстазе переживания часто имеют религиозный или мистический оттенок.
Сниженное настроение — гипотимия — также выражается в различных эмоциональных состояниях (рис. 27-1).
Эйфория — веселое, «лучезарное» и радостное состояние.
Благодушие — беспечное и беззаботное эмоциональное состояние с оттенком «полного удовлетворения», без стремления к деятельности.
Экстаз — наивысший уровень «приподнятости» эмоций, экзальтация.
Гипотимия — сниженное настроение.
Тоска — это переживание с преобладанием грусти, подавленности, безысходности. Внимание фиксировано только на отрицательных событиях, настоящее, прошлое и будущее воспринимаются в мрачных тонах. Тоска, которая сопровождается тягостными для человека ощущениями мучительного сжатия и стеснения за грудиной, носит название «предсердечной», или «витальной».

Тревога характеризуется переживанием внутреннего беспокойства и внутреннего волнения, ожиданием неприятности, предчувствием беды, катастрофы. Чувство тревоги обычно сопровождается стеснением и напряжением «где-то в груди», а также ему часто сопутствуют двигательное беспокойство, «не могу найти себе места», и вегетативные реакции. Тревога может перерасти в панику, при которой больные мечутся или застывают в ужасе, ожидая катастрофу.
Злобно-тоскливое настроение с оттенком тревожности, с выраженной степенью недовольства собой и окружающими называется дисфорией. Она часто сопровождается интенсивными аффективными реакциями гневливости, ярости с агрессией, отчаяния с суицидальными тенденциями.
Эмоциональная слабость проявляется в лабильности, неустойчивости настроения, изменении его под влиянием незначительных событий. У больных легко могут возникать состояния умиления, сентиментальности с появлением слезливости (слабодушие).
Болезненным психическим бесчувствием называется мучительное переживание «утраты всех человеческих чувств» — любви к близким, сострадания, горя, тоски.
К нарушениям настроения со снижением эмоциональности также относятся такие состояния, как апатия, эмоциональная монотонность, эмоциональное огрубение, эмоциональная тупость.
Все перечисленные симптомы, свидетельствующие об усилении или снижении эмоциональности, не зависят от того, каковы эти эмоции — положительные или отрицательные.
Симптомы помрачения сознания. Одним из основных признаков нарушенного сознания является отрешенность от окружающего мира — измененность восприятия происходящего, что выражается во фрагментарном и непоследовательном отражении событий. При состояниях нарушенного сознания у больных наблюдается дезориентировка во времени и месте, может наблюдаться дезориентировка в ситуации. Они утрачивают способность оценивать обстановку, не понимают, что происходит.
Особым видом дезориентировки является двойная ориентировка, когда больной одновременно находится как бы в двух ситуациях. Такие больные живут как бы в двух мирах, в двух планах. Иногда двойная ориентировка сопровождается переживанием симптомов положительного и отрицательного двойника.
Синдромы выключения сознания. Оглушенное состояние сознания характеризуется резким повышением порога для всех внешних раздражителей, затрудненным образованием ассоциаций. В этом состоянии лица таких больных совершенно лишены эмоционального выражения. Больной говорит односложно, поскольку психическая деятельность обеднена, мыслей и воспоминаний мало, сновидений нет, желания отсутствуют, движения скудны. Продуктивной психопатологической симптоматики обычно не выявляется.
Грубая ориентировка сохранена, но более тонкая и дифференцированная нарушена. После выхода из состояния оглушения у больного в памяти сохраняются отдельные фрагменты имевшей место ситуации.
Чаще всего оглушенное состояние сознания встречается при острых нарушениях ЦНС, при инфекционных заболеваниях, отравлениях, черепно-мозговых травмах.
Легкой степенью оглушения является обнубиляции (вуаль на сознание). Такой больной напоминает человека в состоянии легкого опьянения. У такого больного несколько рассеянно внимание, он не может сразу собраться, чтобы правильно ответить, затруднено и замедлено восприятие событий, поэтому кажется, что он отвечает невпопад. Настроение бывает несколько повышено. Глубина обнубиляции обычно колеблется.
Сопор — это состояние, следующее по тяжести за оглушением, когда сохраняются простые психические реакции на внешние воздействия, зрачковые, корнеальные и конъюнктивальные реакции.
Кома — это самая сильная степень выраженности нарушения сознания. Характеризуется полным угнетением психической деятельности. В этом состоянии отсутствуют защитные двигательные реакции, угасают рефлексы и возникают патологические рефлексы.
Синдромы помрачения сознания. Делирий характеризуется противоположными оглушенности признаками: понижением порога ко всем раздражителям, богатством психопатологической симптоматики (иллюзорно-галлюцинаторной с возбуждением). В начальном периоде делириозного помрачения сознания проявляется изменением восприятия окружающего. Раздражители, которые ранее не мешали больному, начинают им восприниматься как более сильные и раздражающие. Затем появляются нарушения сна, возникают гипнагогические галлюцинации, из-за которых больной не может уснуть. На следующем этапе, как правило, вечером, появляются парэйдолические иллюзии. Затем появляются зрительные галлюцинации, иногда как продолжение парэйдолических иллюзий.
При делириозном состоянии могут быть светлые промежутки, когда на короткий период сознание проясняется. Это чаще наблюдается в утренние часы или при активном привлечении внимания больного, при разговоре с ним. Наедине он снова начинает галлюцинировать. Делирий обычно проходит после длительного сна, однако к следующей ночи возможны рецидивы галлюцинаторных переживаний.
Делириозные помрачения сознания наблюдаются при хронических интоксикациях, инфекционных и соматических заболеваниях, интоксикации при ожоговой болезни, черепно-мозговых травмах и других органических заболеваниях головного мозга. Несмотря на яркость психопатологических проявлений приделирии, В. А. Гиляровский считал, что это реакция относительно сохранного мозга.
Онейроидное (сновидное) помрачение сознания характеризуется наплывом непроизвольно возникающих фантастических, сновидно-бредовых представлений в виде законченных по содержанию картин, следующих в определенной последовательности и образующих единое целое. Это состояние сопровождается частичной или полной отрешенностью от окружающего, расстройством самосознания, депрессивным или маниакальным аффектом, признаками кататонии, сохранением в сознании содержания переживаний при амнезии на окружающие события.
На первых этапах развития онейроида наблюдаются нарушения сна, затем бред инсценировки: все воспринимается как специально подстроенное, как будто бы для больного специально разыгрываются сцены. В этом периоде имеет место двойная ориентировка; больной живет как бы в двух мирах, двух планах, в реальной ситуации и в вымышленной, фантастической. При этом события причудливо переплетаются в сознании.
Онейроидное помрачение сознания наблюдается, как правило, при приступообразной шизофрении и значительно реже — при других заболеваниях.
Сумеречное помрачение сознания — это внезапно возникающее и внезапно прекращающееся помрачение сознания с последующей амнезией, при котором больной может совершать взаимосвязанные, последовательные действия, часто обусловленные бредом, галлюцинациями, бурными аффектами страха, отчаяния, злобы. Если делирий можно определить как иллюзорно-галлюцинаторное помрачение сознания, а онейроид — как грезоподобное, то для сумеречного помрачения сознания нет такого общего определения. Однако есть признаки, характеризующие это помрачение сознания: пароксизмальность возникновения и прекращения; сохранность автоматизированной деятельности; полная амнезия на период сумеречного помрачения сознания.
При наличии бреда и галлюцинаций поведение больного становится крайне опасным, так как действия его обусловлены психопатологической симпоматикой или острейшими аффективными состояниями с переживанием ярости или отчаяния.
Классификация личностных нарушений по-прежнему остается одним из спорных вопросов в клинической психологии. Ниже приведены те личностные изменения, анализ которых может быть проведен в рамках наиболее разработанных в отечественной психологии подходов, а именно системного и деятельностного
Нарушение структуры иерархии мотивов. Изменение иерархии и опосредованности мотивов означает нарушение сложной организации деятельности человека. Деятельность теряет специфически человеческую характеристику: из опосредованной она становится импульсивной. Исчезают «дальние» мотивы, некая потребность (в случае, например, алкоголизма) переходит во влечение, которое становится доминирующим в жизни больного.
Формирование патологических потребностей и мотивов. Известно, что под воздействием различных стрессоров самосознание человека может меняться. Оно также может меняться в результате нарушения рефлексии. Искаженное отражение собственной личности может привести к специфическим расстройствам, принять характер изменения физического образа «Я», которое описано в психиатрической литературе в виде не только синдрома дисморфобии, деперсонализации, но и нервной анорексии.
Нарушение смыслообразования. Ослабление и искажение побудительной и смыслообразующей функций мотива приводит к нарушениям деятельности. В одних случаях это выражается в том, что смыслообразующая функция мотива ослабляется, мотив превращается в только знаемый. Так, больной знает, что к близким надо хорошо относиться, но при этом он оскорбляет и избивает свою мать. В других случаях происходит сужение круга смысловых образований. Это выражается в том, что мотив, сохраняя до известной степени побудительную силу, придает смысл относительно меньшему кругу явлений, чем до заболевания. В результате многое из того, что ранее имело для больного личностный смысл, постепенно теряет его. В результате исчезает и побудительная сила мотива.
Нарушение саморегуляции и опосредования. Проблема опосредования с необходимостью встает при анализе вопроса о компенсаторных и защитных механизмах. Необходимость учитывать процесс саморегуляции особенно отчетливо выступает при исследовании больных, находящихся в реактивном состоянии после психических травм. Показано, что при реактивном состоянии отмечается фиксированность на травмирующих переживаниях, преобладает эмоциональная оценка ситуаций. Нарушение саморегуляции проявляется и при исследовании соотношения дальних целей и осуществляемой деятельности. Так, у больных эпилепсией и шизофренией дальние цели не участвуют в регуляции их поведения. У больных шизофренией теряется смыслообразующая функция дальних целей; у больных эпилепсией дальние цели, так же как и их деятельность, становятся инертными.
Нарушение критичности и спонтанности поведения. Нарушение критичности проявляется по-разному; оно может выступать в виде нецеленаправленных действий, расторможенности поведения, нецеленаправленности суждений, когда человек не сравнивает свои действия с их результатами, когда он не замечает своих ошибок и не исправляет их.
Аспонтанность поведения проявляется в таких симптомах, как ситуационное поведение и персеверации. Ситуационое поведение заключает в себе тенденцию к чрезмерно быстрой смене реакций. Симптом персеверации был описан А. Р. Лурией в 1943 г. у больных с нарушением премоторной зоны мозга. Выполнив какой-либо компонент движения, больные не могли переключиться на другой его компонент. Ситуационное поведение и персеверации являются индикаторами того, что деятельность больного лишена смысловой характеристики и замещается действиями, за которыми не стоит смыслообразующий мотив.
Вопросы для повторения
1. В чем могут выражаться нарушения эмоций?
2. В каких основных видах проявляются нарушения мышления?
3. Расскажите о навязчивых, сверхценных и бредовых идеях.
4. Опишите основные формы нарушений интеллекта.
5. Что вы знаете о формах и уровнях умственной отсталости?
6. В чем выражаются нарушения личности?
Рекомендуемая литература
Александров А. А. Современная психотерапия. — СПб.: Академический проект, 1997.
Братусь Б. С. Аномалии личности. — М.: Мысль, 1988. - 304 с.
Еникеева Д.Д. Популярные основы психиатрии. — Донецк: Сталкер, 1997. — 525 с.
Зейгарник Б. В. Патопсихология. - М.: Изд-во МГУ, 1976. - 238 с.
Каплан Г. И., Сэдок Б. Дж. Клиническая психиатрия: В 2 т. / Пер. с англ. В. В. Стрелец. — М.: Медицина, 1994.-1192 с.
Карвасарский Б. Д. Медицинская психология. — Л.: Медицина, 1982. — 271 с.
Карвасарский Б. Д. Психотерапия. — М.: Медицина, 1985. — 308 с
Лебединский В. В. Аутизм как модель эмоционального дизонтогенеза // Вестник МГУ. — Серия 14. Психология. - 1996. - № 2. - С. 32-45.
Личко А. Е. Психопатии и аномалии характера у подростков. — Л.: Медицина, 1977. — 208 с.
Лурия А. Р. Основы нейропсихологии. — М.: Изд-во МГУ, 1973. — 374 с.
Тарабрина Н. В. Психологические последствия войны // Психологическое обозрение. — 1996. — № 1(2).
Хамская Е. Д. Нейропсихологическая диагностика / Под ред. Е. Д. Хомской. — М.: Изд-во МГУ, 1994. — 226 с.
Хэзлем М. Т. Психиатрия / Пер. с англ. Г. А. Лубочкова. — Львов: Инициатива, 1998. — 609 с. — (Классики зарубежной психологии).
Краткое содержание главы
Шизофрения. Шизофрения как отдельное заболевание. Симптомы шизофрении. Классификация форм шизофрении.
Маниакально-депрессивный психоз. Суть маниакально-депрессивного психоза. Признаки депрессивной фазы. Симптомы маниакального состояния. Дистимия.
Психогенные заболевания. Неврозы (неврастения, истерия, невроз навязчивых состояний). Реактивный психоз.
Психопатии. Диагностические критерии психопатии. Конституциональные психопатии. Психопатическое развитие.
Психосоматика. Основные направления психосоматической медицины (психоаналитическое, экзистенциальное и теория стресса Г. Селье). Концепция «психологии телесности» В. В. Николаевой и Г. А. Ариной.
Алкоголизм. Умеренное употребление алкоголя и бытовое пьянство. Характерные особенности первой, второй и третьей стадий алкоголизма.
Наркомании и токсикомании. Классификация наркотических веществ. Наркотизм и токсикоманическое поведение. Злоупотребление наркотическими веществами. Симптомы физической зависимости.
Психологические основы психотерапии и реабилитации. Определение психотерапии. Концепция личностно-ориентированной (реконструктивной) психотерапии. Понятие о реабилитации.
Психогигиена. Психогигиена и психопрофилактика. Основные задачи психогигиены. Разделы психогигиены.
Психофармакология. Предмет, задачи и методы психофармакологии. Разделы психофармакологии.
Психология посттравматического стресса. Проблема посттравматического стресса. Основные понятия, используемые в работах по изучению травматического стресса.
В качестве отдельного заболевания шизофрению выделил в конце XIX в. немецкий психиатр Э. Крепелин. Он назвал его dementiapraecox («раннее слабоумие»). Крепелин определил, что развивающаяся в юности или в молодые годы группа психических расстройств быстро приводит к глубокому личностному дефекту. До этого разные формы шизофрении считались самостоятельными психическими болезнями. Само название «шизофрения» в 1920-х гг. ввел в употребление швейцарский психиатр Э. Блейер (иногда шизофрению так и называют — болезнь Блейера). В отличие от Крепелина, он считал, что шизофрения может возникать не только в молодые годы, но и в зрелом возрасте. Исследования этих ученых положили начало учению о шизофрении. В дальнейшем этому заболеванию было посвящено множество научных работ, но до сих пор к единому мнению психиатры не пришли.
В отечественной психиатрии шизофренией (от греч. ????? — расщепляю, ???? — душа) обозначают группу сходных психических расстройств неясной этиологии, у которых, вероятно, имеются общие эндогенные патогенетические механизмы развития в виде наследственной аномалии, не проявляющейся до определенного периода жизни. Без лечения характерно прогрессирующее или приступообразное течение, обычно завершающееся однотипной картиной изменения личности (дефекта) с дезорганизацией психических функций (мышления, эмоций, психомоторик — всего поведения в целом) при сохранности памяти и приобретенных ранее знаний (рис. 28-1).
- Шизофрения — психическое расстройство неясной этиологии, для которого характерно прогрессирующее или приступообразное течение, обычно завершающееся однотипной картиной изменения личности (дефекта) с дезорганизацией психических функций (мышления, эмоций,психомоторики — всего поведения в целом)при сохранности памяти и приобретенных ранее знаний.
Некоторые психические расстройства иногда включают в рамки шизофрении как особые ее формы, иногда же рассматривают как отдельные психические заболевания. К ним относятся бредовые (параноидные) психозы (например, паранойя), отличающиеся по картине от параноидной шизофрении, шизоаффективные психозы (обладающие сходством с маниакально-депрессивным психозом) и вялотекущая (малопрогредиентная, латентная, «пограничная») шизофрения.
При всех формах шизофрении встречаются симптомы (степень их выраженности различна), которые относят к числу основных (их называют также «негативными», так как они отражают ущерб, нанесенный болезнью психике). Прежде всего это симптом эмоционального снижения. Оно начинается с нарастающей холодности больных к близким и значимым для них людям; безразличия к окружающиму, безучастности к тому, что непосредственно касается больного, утраты прежних интересов и увлечений. Проявления эмоций ослабляются и упрощаются. В начале заболевания может наблюдаться избирательная немотивированная неприязнь больного к тем, кто его любит и заботится о нем. Часто больной становится неряшливым и нечистоплотным. Снижение эмоций бывает столь выраженным, что его называют «эмоциональной тупостью». Но даже это может быть внешне незаметным, и лишь сам больной жалуется на то, что потерял способность радоваться и горевать, волноваться или испытывать интерес. У некоторых больных наблюдается «эмоциональная амбивалентность» — одновременное существование двух противоположных эмоций: любви и ненависти или интереса и отвращения к чему-либо.
Нарушения логического мышления при шизофрении иногда достигает крайности, речь больного становится совершенно разорванной, состоящей из сумбурного набора обрывков фраз («словесная окрошка»). Но обычно нарушения выражены гораздо менее резко: в виде «соскальзываний» — нелогичного перехода от одной мысли к другой (чего сам больной не замечает), придумывания «неологизмов» — новых вычурных слов, и склонности к пустому резонерству, бесплодным рассуждениям. В начальных стадиях заболевания подобные нарушения мышления вообще могут быть незаметны, но при обследовании патопсихологическими методами выявляются искажения процесса обобщения, которое осуществляется по несущественным признакам.
Одновременно с эмоциональным снижением наблюдаются и волевые нарушения, которые называются абулией (дословно «безволие»), что проявляется полным или частичным отсутствием побуждений к деятельности, падением активности, потерей интереса ко всему. В тяжелых случаях больные перестают даже элементарно обслуживать себя, не моются, испражняются где попало, мочатся под себя, целые дни валяются в постели или сидят в одной позе. В начале заболевания они забрасывают занятия и работу, запускают все домашние дела, ни за что не могут приняться, никак не могут собраться что-нибудь делать. Все это называют «падением энергетического потенциала».
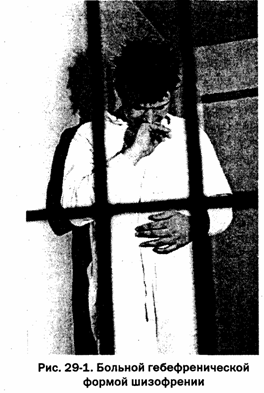
Аутизм — утрата контактов с окружающими, уход от действительности во внутренний мир, отгороженность, замкнутость — не всегда включается в число основных симптомов, так как может быть и при шизоидной психопатии. Однако аутизм при шизофрении носит другой характер. При шизофрении аутичность проявляется не просто как отгороженность и замкнутость, а как утрата связей с прежним окружением при выраженной степени аутизма и полная недоступность в тяжелых случаях. Появление этого признака диагностически значимо, если ранее он отсутствовал. К симптомам шизофрении относят также негативизм, который выражается в бессмысленном противодействии, немотивированном отказе больного от любого действия, движения или в сопротивлении его осуществлению. Речевой негативизм проявляется мутизмом. Это такое нарушение волевой сферы, при котором больной вообще не разговаривает при полной сохранности способности разговаривать и понимать обращенную к нему речь.
Абулия — полное или частичное отсутствие побуждений к деятельности, падение активности, потеря интереса ко всему.
Аутизм — утрата контактов с окружающими, уход от действительности во внутренний мир, отгороженность, замкнутость.
С тех пор как шизофрения была определена, предлагалось множество классификаций форм этого заболевания. Можно выделить основные клинические варианты шизофрении с характерным набором симптомов.
Гебефрения характеризуется расстройством мышления; возможны бред и галлюцинации; чаще всего возникает в поздней юности.
Параноидная шизофрения — наиболее часто встречающаяся форма, обычно возникает в среднем возрасте. Характерен бред воздействия, преследования и отношения. Реже встречаются другие виды бреда — заражения, отравления, метаморфозы, ревности, величия и т. д. Вред преследования отличается неопределенностью и заумностью (какие-то таинственные организации, террористические группы замышляют расправиться с больным).
При кататонии доминируют симптомы расстройства моторных функций и поведения: от излишней и иногда неистовой двигательной активности до полной заторможенности, состояния ступора, мутизма, негативизма, восковой гибкости.
Простая шизофрения обычно протекает с разнообразными психопатоподобными нарушениями. Преобладают утрата жизненного тонуса и эмоциональное отупение.
Резидуальная шизофрения характеризуется наличием общих шизофренических симтомов, наблюдаемых после перенесенного острого шизофренического приступа.
Проведенные по всему миру исследования показали (с незначительными расхождениями), что распространенность шизофрении составляет чуть менее 1 % от популяции в целом. Основным средством лечения в настоящее время являются антипсихотические лекарственные препараты. Биологическую терапию важно сочетать с социально-реабилитационнами мерами.
Маниакально-депрессивный психоз (МДП) относится к числу тяжелых психических заболеваний. В американской психиатрической школе МДП относят к классу биполярных расстройств, в немецкой школе — к биполярной депрессии. МДП также называют маниакально-депрессивным заболеванием, циркулярным психозом или циклофренией. МДП является эндогенным заболеванием, которое протекает в виде приступов или фаз с аффективными расстройствами и светлыми промежутками между приступами (ремиссиями). В отличие от шизофрении при МДП не наблюдаются изменения личности, независимо от количества перенесенных приступов. Заболевание может протекать в виде биполярных приступов (маниакально-депрессивный психоз) и монополярных (монополярный депрессивный психоз и монополярный маниакальный психоз). Термин «маниакально-депрессивный психоз» ввел в конце XIX в. Э. Крепелин, который обозначал им все формы периодических психозов.
Маниакально-депрессивный психоз (МДП) — эндогенное психическое заболевание, которое протекает в виде приступов или фаз с аффективными расстройствами и светлыми промежутками между приступами (ремиссиями).
Для маниакально-депрессивного психоза характерна сезонность возникновения фаз. Известно, что у некоторых больных фазы возникают в определенные месяцы, чаще осенью и весной. Число фаз различно: у части больных фазы возникают ежегодно, у других наблюдается только одна фаза на протяжении всей жизни. Продолжительность фаз различна — от нескольких дней до нескольких лет, в среднем 3-6 месяцев.
Признаки депрессивной фазы — пониженное настроение, подавленность, тоска; их выраженность может варьировать от легкой подавленности и безрадостности до переживания витальной тоски с безысходностью, отчаянием. Особенно мучительными бывают переживания «предсердечной тоски» с ощущениями тяжести или жгучей боли в области сердца. Еще более мучительны «моральные страдания», глубина и тяжесть которых несравнимо мучительнее физической боли. Перед началом депрессивной фазы часто бывают нарушения сна, аппетита, неприятные ощущения в области сердца, сердцебиения, сухость во рту, запоры, задержка месячных у женщин. Такое состояние ошибочно расценивается как соматическое заболевание, например функциональное нарушение сердечно-сосудистой системы. В легких случаях эмоциональные нарушения выражаются подавленным настроением. Это, как правило, сомнения, неуверенность в своем будущем, плохое самочувствие, психическая и физическая утомляемость. В тяжелых случаях возникает мучительное переживание тоски, и ничто не может вывести больного из этого состояния. Пиком аффекта тоски является так называемый «взрыв тоски» (raptusmelancholicus), во время которого возбужденный больной стремится нанести себе повреждения, может совершить суицидную попытку.
Депрессивная фаза МДП характеризуется достаточно четкими суточными колебаниями состояния: тоска и тревога появляются в ранние утренние часы, к вечеру «тоска как бы отпускет». Внешность больных соответствует их состоянию: скорбное и печальное выражение сухих и редко мигающих глаз, сдвинутые брови, плотно сжатые губы, углы рта опущены, согбенная поза, опущенная голова. Мышление таких больных замедленно, с бедными ассоциациями, внимание сосредоточивается с трудом. Мысли о смерти и самоубийстве у депрессивных больных почти постоянны, именно поэтому это состояние очень опасно, и лечение таких больных следует проводить в стационаре.
Одной из форм депрессии является маскированная депрессия. Симптомы ее проявлений напоминают соматические расстройства: жалобы на мучительные боли в области сердца, позвоночника, кишечника. Больные обращаются к врачу, подвергаются многочисленным исследованиям. Поскольку не всегда больной в этих поисках помощи находит соответствующего специалиста, способного «разглядеть» за фасадом многочисленных соматических жалоб психотическое расстройство — депрессию, то у таких больных всегда есть опасность суицида. Кроме того, существует опасность формирования у них наркомании, так как на разных этапах болезни из-за жалоб на боли им неизбежно назначают болеутоляющие, в том числе наркотические препараты. Во время депрессивной фазы также возможно злоупотребление алкоголем. Вначале с исчезновением приступа употребление алкоголя прекращается, но в дальнейшем происходит формирование алкоголизма.
Маниакальные состояния (фазы) характеризуются противоположными депрессии симптомами: повышенным настроением, ускорением мыслительных процессов и двигательной активности до степени возбуждения. Маниакальные состояния могут быть относительно легкие — гипомании, средней выраженности — типичные маниакальные состояния, и тяжелые — мания с бредом величия, мания со спутанностью.
Развитие маниакального состояния обычно происходит постепенно. Начинается оно с прилива бодрости и улучшения настроения. Появляется ощущение физического и психического благополучия. Окружающее воспринимается в радужных красках, все психические процессы протекают легко, интеллектуальная деятельность продуктивна. Больные мало спят, легко встают по утрам, быстро включаются в привычную деятельность, справляются со всеми своими обязанностями, не испытывают сомнений и колебаний в принятии решений. Самооценка обычно повышена, мимика живая, преобладает веселое настроение и никакие неприятности не могут его испортить. Аппетит чаще также повышается, отмечаются колебания артериального давления в сторону гипертензии, наблюдается тахикардия.
При усилении маниакального состояния нарастает неадекватность: больные говорят об их «неиссякаемой» энергии, о жажде деятельности и при этом их интеллектуальная продуктивность резко снижается, в основном за счет неспособности сосредоточить внимание. В маниакальном состоянии больные начинают писать стихи, рисовать, сочинять музыку — все это крайне беспорядочно. Усиливается сексуальность, легко заводятся случайные связи, некоторые больные становятся грубыми и циничными. Мышление ускоряется до такой степени, что больной не успевает выразить полностью охватившие его мысли, поэтому речь производит впечатление бессвязной. Возникает так называемая «скачка идей»(fugaidearum). В выраженных случаях формируется бред величия, однако нелепых и причудливых бредовых идей, как бывает при шизофрении, не возникает.
Дистимия — менее тяжелая форма биполярного расстройства, когда депрессивные и маниакальные фазы проходят на субклиническом уровне, т. е. в виде гипоманиакального и субдепрессивного состояний. Дистимия — довольно распространенное явление и в силу невыраженности как подъема, так и спада настроения часто не диагностируется. В гипоманиакальном состоянии человек обычно чувствует прилив энергии, беспричинно повышенное настроение, у него «все хорошо», и в этот период продуктивность деятельности, как правило, повышается. Бывает дистимия без гипоманикальных фаз. В этих случаях больной дистимией переживает фазы пониженного настроения, которые чаще всего бывают непродолжительны и проходят без особых последствий.
Распространенность маниакально-депрессивного психоза и состояний, относящихся к этому заболеванию, доходит до 8 % среди населения.
Психогенные заболевания (психогении) — класс психических расстройств, вызванных воздействием на человека неблагоприятных психических факторов. Сюда входят реактивные психозы, психосоматические нарушения, неврозы, аномальные реакции (патохарактерологические и невротические) и психогенное развитие личности, возникающее под влиянием психической травмы или в психотравмирующей ситуации. Следует подчеркнуть, что в случаях психогений болезнь возникает после психической травматизации человека. Она сопровождается, как правило, гаммой отрицательных эмоций: гнева, интенсивного страха, ненависти, отвращения и т. д. При этом всегда можно выявить психологически понятные взаимосвязи между особенностями психотравмирующей ситуации и содержанием психопатологических проявлений. Кроме того, протекание психогенных расстройств зависит от самого наличия травмирующей ситуации и при ее дезактуализации, как правило, происходит ослабление симптоматики.
Неврозы — психические расстройства, которые возникают в результате нарушения особенно значимых жизненных отношений человека и проявляются в основном психогенно обусловленными эмоциональными и соматовегетативными расстройствами при отсутствии психотических явлений.
В определении В. А. Гиляровского приводится несколько признаков, которые характеризуют неврозы: психогенный характер возникновения, личностные особенности больного, вегетативные и соматические расстройства, стремление к преодолению болезни, переработке личностью сложившейся ситуации и возникшей болезненной симптоматики. Обычно, давая определение неврозу, оцениваются первые три признака, хотя весьма важными для диагностики невроза являются критерий, характеризующий отношение к ситуации возникшей болезни, и борьба с целью ее преодоления.
В рамках психодинамической теории определение неврозов основано на установленной взаимосвязи между симптомом, пусковой ситуацией и характером ранней детской травматизации.
Неврастения — наиболее распространенная форма невротического расстройства. Она характеризуется повышенной возбудимостью, раздражительностью, утомляемостью и быстрой истощаемостью. Неврастения возникает на фоне нервного истощения, вызываемого переутомлением. Причиной этого переутомления является внутриличностный конфликт. Суть этого конфликта заключается в несоответствии нервно-психических возможностей человека тем требованиям, которые он предъявляет себе в процессе выполнения деятельности. Состояние утомления выступает в этом случае сигналом к ее прекращению. Однако требования, которые человек предъявляет себе, заставляют его усилием воли преодолевать это утомление и продолжать, например, выполнять большой объем работы в сжатые сроки. Все это часто сочетается с сокращением времени для сна, и в итоге человек оказывается на грани полного нервного истощения. В результате появляется симптоматика, которая рассматривается как стержневое расстройство при неврастении, — «раздражительная слабость» (по определению И. П. Павлова).
Больной бурно реагирует по самому незначительному поводу, что было нехарактерно для него раньше, эмоциональные реакции при этом непродолжительны, так как быстро наступает истощение. Часто все это сопровождается слезами и рыданиями на фоне вегетативных реакций (тахикардии, потливости, похолодания конечностей), которые довольно быстро проходят. Как правило нарушается сон, становясь беспокойным и прерывистым.
Хуже всего самочувствие неврастеника по утрам, к вечеру оно может улучшаться. Однако ощущение утомленности и усталости сопровождает его почти все время. Интеллектуальная деятельность затрудняется, появляется рассеянность, резко падает трудоспособность. Иногда у больного возникают кратковременные и пугающие его ощущения, что у него прекратилась мыслительная деятельность —«мышление остановилось». Появляются головные боли, которые носят стягивающий, давящий характер («каска неврастеника»). Повышается чувствительность к внешним раздражителям, больной реагирует на яркий свет и шум раздражением и усилением головной боли. Как у мужчин, так и у женщин наблюдаются сексуальные расстройства. Снижается или пропадает аппетит.
Легкие неврастенические проявления могут наблюдаться у любого человека при переутомлении. При лечении неврастении показана психотерапия, направленная на выявление внешних и внутриличностных причин, вызвавших этот невроз.
Истерический невроз (истерия) — это болезнь, которую известный французский психиатр Ж. М. Шарко назвал «великой симулянткой», так как ее симптомы могут напоминать проявления самых разнообразных болезней. Он же и выделил основные симптомы этой формы невроза, которая по частоте занимает среди неврозов второе место после неврастении.
Истерический невроз чаще всего возникает в молодом возрасте, его развитие обусловлено наличием определенного «истерического» личностного набора черт. Прежде всего это внушаемость и самовнущаемость, личностная незрелость (инфантилизм), склонность к демонстративному выражению эмоций, эгоцентризм, эмоциональная неустойчивость, впечатлительность и «жажда признания».
Невроз — психическое расстройство, которое возникает в результате нарушения особенно значимых жизненных отношений человека и проявляется в основном психогенно обусловленными эмоциональными и соматовегетативными расстройствами при отсутствии психотических явлений.
Э. Крепелин полагал, что при истерии происходит распространение эмоций на все области психических и соматических функций и превращение их в симптомы болезни, которые соответствуют искаженным и преувеличенным формам душевных переживаний. Он также считал, что у каждого человека при очень сильном волнении могут исчезнуть голос, подкоситься ноги и т. д. У истерической личности в результате лабильности психики эти нарушения возникают очень легко и так же легко закрепляются.
Проявления истерического невроза разнообразны: от параличей и парезов до потери способности говорить. Ощущения, которые испытывают и описывают больные, могут быть похожи на органические расстройства, что затрудняет своевременную диагностику.
Однако типичные раньше параличи и парезы, астазия-абазия теперь наблюдаются редко. Психиатры говорят об «интеллектуализации» истерии. Вместо параличей больные жалуются на слабость в руках и ногах, обычно возникающую при волнениях. Они отмечают, что ноги делаются как ватные, подкашиваются, одна нога вдруг слабеет, или появляются тяжесть, пошатывание при ходьбе. Эти симптомы, как правило, демонстративны: когда за больным перестают наблюдать, они становятся менее выраженными. Реже встречается в настоящее время и мутизм (невозможность говорить); вместо него чаще наблюдаются заикание, запинки в речи, трудности в произношении отдельных слов и т. д.
При истерическом неврозе больные, с одной стороны, всегда подчеркивают исключительность своих страданий, говорят об «ужасных», «непереносимых» болях, всячески подчеркивают необыкновенный, неизвестный ранее характер симптомов. Эмоциональные нарушения характеризуются лабильностью, настроение быстро меняется, часто возникают бурные аффективные реакции со слезами и рыданиями.
Течение истерического невроза бывает волнообразным. При неблагоприятно складывающихся обстоятельствах истерическая невротическая симптоматика усиливается, и постепенно на первый план начинают выступать аффективные расстройства. В интеллектуальной деятельности появляются черты эмоциональной логики, эгоцентрическая оценка себя и своего состояния, в поведении — элементы демонстративности, театральности со стремлением любой ценой привлечь к себе внимание. Истерический невроз необходимо лечить у врача-психотерапевта, особенно обращая внимание на деонтологические аспекты.
Невроз навязчивых состояний (психастения, или невроз навязчивости) проявляется в виде навязчивых страхов (фобий), представлений, воспоминаний, сомнений и навязчивых действий. Этот невроз по сравнению с истерией и неврастенией встречается гораздо реже и, как правило, возникает у людей мыслительного типа с тревожно-мнительным характером.
Болезнь, как и при других формах неврозов, начинается после воздействия психотравмирующего фактора, который после личностной «проработки» бывает трудно определить в процессе психотерапевтического лечения. Симптоматика этого невроза состоит из навязчивых страхов (фобий), навязчивых мыслей (обсессий) и навязчивых действий (компульсивные расстройства). Общим для этих симптомов является их постоянство и повторяемость, а также субъективная невозможность избавиться от них при критическом отношении к ним больного. Фобии при неврозе навязчивых состояний разнообразны, и их сочетание с навязчивыми действиями делает состояние таких больных очень тяжелым. При лечении также применяется психотерапия.
Под реактивным психозом понимают расстройство психики, возникающее под влиянием психической травмы и проявляющееся целиком или преимущественно неадекватным отражением реального мира с нарушением поведения, изменением различных сторон психической деятельности с возникновением не свойственных нормальной психике явлений (бред, галлюцинации и др.).
Для всех реактивных психозов характерно наличие продуктивной психопатологической симптоматики, аффективно-суженного состояния сознания, в результате чего утрачивается способность адекватно оценивать ситуацию и свое состояние.
Реактивные психозы можно в зависимости от характера психической травмы и клинической картины разделить на три группы:
1) аффективно-шоковые реакции, возникающие обычно при глобальной угрозе жизни большим контингентам людей (землетрясения, наводнения, катастрофы и т. д.);
2) истерические реактивные психозы, которые возникают, как правило, в ситуациях, угрожающих свободе личности;
3) психогенные психотические расстройства (параноиды, депрессии), обусловленные субъективно значимыми психическими травмами, т. е. психическими травмами, имеющими значение для определенной личности.
- Реактивный психоз — расстройство психики, возникающее под влиянием психической травмы и проявляющееся целиком или преимущественно неадекватным отражением реального мира с нарушением поведения, изменением различных сторон психической деятельности с возникновением не свойственных нормальной психике явлений (бред, галлюцинации и др.).
Психопатия — аномалия характера, которая, по словам выдающегося московского психиатра П. Б. Ганнушкина, определяет психический облик, накладывая властный отпечаток на весь душевный склад, в течение жизни не подвергается сколько-нибудь резким изменениям и мешает приспосабливаться к социальной среде. К основным диагностическим критериям психопатии относятся:
1) тотальность патологических черт характера; они проявляются везде — дома и на работе, в труде и на отдыхе, в обыденных условиях и при эмоциональных стрессах;
- стабильность патологических черт характера; они сохраняются на протяжении всей жизни, хотя впервые выявляются в разном возрасте, чаще всего в подростковом, иногда с самого детства;
3) социальная дезадаптация является следствием именно патологических черт характера, а не обусловлена неблагоприятной средой.
Конституциональные (генуинные, «ядерные») психопатии обусловлены наследственностью. Психопатические проявления очевидны даже при самых благоприятных условиях жизни. Наследственную обусловленность психопатических черт, как правило, удается проследить у кого-то из родителей или других кровных родственников.
Психопатическое, или патохарактерологическое, развитие («приобретенные психопатии») является следствием неправильного воспитания или продолжительного дурного влияния окружающей среды, особенно в раннем детском или подростковом возрастах. Далеко не у всех детей, подверженных влиянию одинаковых хронических психогенных факторов, отмечается психопатическое развитие. Эти влияния должны упасть на «подходящую почву», которой чаще всего служит акцентуация характера. При этом необходимо не просто любое продолжительное неблагоприятное социально-психологическое воздействие, а лишь такое, которое адресуется к «точке наименьшего сопротивления» данного типа акцентуации. Только в исключительно тяжких условиях возможно формирование психопатического склада личности практически у каждого ребенка (например, воспитание с раннего детства в закрытом учреждении с суровым режимом и жестокими взаимоотношениями).
- Психопатия — аномалия характера, которая определяет психический облик, накладывая отпечаток на весь душевный склад, в течение жизни не подвергается сколько-нибудь резким изменениям и мешает приспосабливаться к социальной среде.
Термин «психосоматика» появился в начале XIX в., тогда же возникло и родственное ему понятие «соматопсихика». Основной предметной областью, в рамках которой изучалась психосоматика как в западной, так и в отечественной науке, стала медицина. В центре внимания исследователей-клиницистов оказались психогенные конверсионные расстройства, психовегетативные нарушения в структуре неврозов и маскированных депрессий, вторичные психогенные нарушения телесных функций у больных с хроническими соматическими заболеваниями, а также изменения психики, отягчающие течение основного (соматического) заболевания. Условно можно выделить следующие направления психосоматической медицины: психоаналитическое, экзистенциальное (антропологическое) и теория стресса Г. Селье.
Зарождение психосоматической медицины связывают с работами 3. Фрейда. Доминирующие концепции этого направления определены в истории болезни Анны О., в которой Фрейдом впервые было представлено возникновение физического симптома по механизму конверсии. Важный шаг в сторону дифференциации психосоматических расстройств на явления конверсионной истерии и так называемые вегетативные неврозы сделал Ф. Александер. Он подчеркивал роль вытесненной агрессии в происхождении психосоматических расстройств. В экзистенциальном направлении болезнь рассматривается как «экзистенциальное бедственное состояние» во внутренней истории жизни человека. Представители этого направления видят свою задачу в понимании смысла болезненного симптома в связи с духовной экзистенцией больного. Смысл симптомообразования важнее, чем определенные соматические формы его проявления. В рамках исследований по проблемам стресса изучена роль различных стрессоров в происхождении соматических расстройств.
Новый подход в рамках психосоматической проблемы предлагают В. В. Николаева и Г. А. Арина. Видя препятствие для «плодотворной теоретической формулировки» в том предрассудке, что собственно человеческое в человеке ограничивается психикой, авторы разрабатывают концепцию «психологии телесности». Предметом психологии телесности являются закономерности развития телесности человека на разных этапах онтогенеза, условия и факторы, влияющие на формирование нормальных и патологических явлений телесности, а также ее структура и психологические механизмы функционирования в качестве человеческого, т. е. культурно детерминированного феномена в норме и патологии.
Алкоголизм относится к заболеваниям, вызванным употреблением психоактивных веществ. Любое вещество, будь оно синтетическим или природным, обладающее способностью при однократном приеме изменить психическое и физическое состояние человека, а при систематическом его употреблении — вызвать привыкание к нему (психическую и физическую зависимость), называется психоактивным. К таким веществам относятся алкоголь, производные опия, каннабиса, седативные и снотворные препараты, кокаин, стимуляторы (включая кофеин), галлюциногены, табак, летучие растворители.
За последние десятилетия наблюдается повсеместный рост алкоголизма, особенно среди молодежи и женщин. По оценкам разных авторов, в развитых странах им страдает 3-5 % населения, а в странах, которые принято называть винодельческими (Франция, Италия), — до 8-10%.
Обычно различают умеренное употребление алкоголя и злоупотребление, или бытовое пьянство. При умеренном употреблении спиртное принимается редко, по общепринятым традиционным поводам, 1-2 раза в месяц, в небольших количествах слабоалкольных напитков. Внешние признаки опьянения при таком употреблении мало заметны и поведение контролируется. Злоупотреблением считается систематическое употребление спиртного в разных дозах и по разным поводам. При злоупотреблении алкоголем, или бытовом пьянстве, отсутствует тяга к спиртному и другие признаки алкоголизма, который относится к числу хронических болезней. Он развивается в результате длительного злоупотребления спиртными напитками и характеризуется патологическим влечением к спиртному, психической, а затем и физической зависимостью от алкоголя. Алкоголизм не относится к числу психотических расстройств, однако он может сопровождаться алкогольными психозами, возникающими как из-за хронического отравления организма самим алкоголем, так и вызванными им соматическими нарушениями, в особенности функций печени. Воздействие алкоголя на организм человека проявляется в форме алкогольного опьянения, которое затрагивает и изменяет психическое и физическое состояние. Тяжесть этих изменений зависит не только от дозы алкоголя, но и от особенностей организма, в частности, скорости его всасывания из желудочно-кишечного тракта и чувствительности к нему организма. Чувствительность повышается при утомлении, голодании, недосыпании, охлаждении и перегревании. Восприимчивость алкоголя высока у детей, подростков, стариков и у ослабленных людей. Большую роль в переносимости алкоголя играют генетические факторы, определяющие активность ферментов, перерабатывающих алкоголь. Некоторым народам Крайнего Севера присуща крайняя непереносимость алкоголя, у них даже от умеренных доз алкоголя может наступить опасное для жизни коматозное состояние, что генетически обусловлено низкой активностью этих ферментов.
- Алкоголизм — заболевание, которое развивается в результате длительного злоупотребления спиртными напитками и характеризуется патологическим влечением к спиртному, психической, а затем и физической зависимостью от алкоголя.
Выделяют три стадии алкоголизма.
На первой стадии алкоголизма одним из самых первых и ранних его симптомов является тяга к спиртному (патологическое влечение к алкоголю). Этот признак к тому же еще и один из самых стойких, он существует на протяжении всего заболевания, имея тенденцию утяжеляться. При этом сам пьющий человек может долго не осознавать этого, объясняя свои частые выпивки ситуационными факторами. Установить наличие патологической тяги бывает непросто не только из-за отсутствия пациентом осознания своего влечения, но и потому, что пьющие люди склонны к сокрытию этого факта. Поэтому нарколог бывает вынужден определять наличие патологического влечения по косвенным признакам, в частности, путем опроса родственников или близких знакомых больного.
Одним из показательных признаков тяги к алкоголю является характерное изменение поведения в ожидании выпивки: заметное оживление и повышение настроения, суетливость — все свидетельствует, что человек в предвкушении радостного для него действия. Желание выпить возникает независимо от воли человека и поэтому относится к числу навязчивостей. Несмотря на то, что это желание часто сопровождается борьбой мотивов «за» и «против», чаще всего побеждает «за». Это уже симптом психической зависимости, когда алкоголь становится постоянно необходимым средством для поднятия настроения, обретения чувства уверенности и свободы, отвлечения от неприятностей и невзгод, облегчения контактов с окружающими, эмоциональной разрядки. Выпивки делаются главным интересом в жизни: все помыслы сосредоточиваются на них, придумываются поводы, изыскиваются компании, всякое событие прежде всего рассматривается как причина для выпивки. Ради этого забрасываются другие дела, развлечения, хобби, не сулящие застолий, знакомства. На выпивку тратятся деньги, предназначенные на самое необходимое, они становятся регулярными — по 2-3 раза в неделю и чаще.
Из-за того что организм адаптируется к воздействию алкоголя, происходит повышение толерантности т, е. увеличение минимальной дозы, способной вызвать хотя бы легкое опьянение. На первой стадии алкоголику для опьянения требуется доза в 2-3 раза большая, чем прежде. Однако после длительного перерыва в выпивках толерантность может падать. У подростков и юношей толерантность может расти без возникновения алкоголизма за счет физического развития, увеличения массы тела.
Утрата контроля над собой способствует тому, что, начав пить, человек не может остановиться и напивается до степени тяжелого опьянения, при котором патологическое влечение к алкоголю еще более усиливается. Однако иногда контроль утрачивается только на второй стадии алкоголизма. Уже на первой стадии алкоголизма могут появиться палимпсесты — из памяти выпадают отдельные периоды опьянения, во время которых человек был способен действовать и говорить таким образом, что другие могли не заметить его состояния. Но чаще такие провалы в памяти появляются на второй стадии алкоголизма.
Вторая стадия алкоголизма характеризуется возникновением физической зависимости от алкоголя. Суть этой зависимости состоит в том, что регулярное поступление алкоголя в организм становится необходимым условием для поддержания гомеостаза организма. Злоупотребление алкоголем вызывает перестройку биохимических процессов и приводит к перестройке ферментной системы, ответственной за переработку алкоголя.
На второй стадии возникает компульсивное (вторичное, неодолимое) влечение к алкоголю, основанное на физической зависимости. Потребность в алкоголе становится похожей на первичные (биологические) потребности человека типа голода и жажды. Отсутствие алкоголя вызывает болезненные расстройство — абстинентный синдром. Это состояние возникает вследствие прекращения поступления привычной дозы алкоголя. Основная особенность этого синдрома состоит в том, что все нарушения на время устраняются или смягчаются приемом спиртных напитков. Синдром абстиненции проявляется психическими, неврологическими и соматическими расстройствами. Больной в этом состоянии испытывает крайнее раздражение, беспричинную тревогу, у него нарушается и становится беспокойным сон, во время которого ему снятся кошмары. Возникает мышечный тремор (особенно пальцев рук), больного лихорадит, его мучает жажда, у него теряется аппетит. Больные жалуются на головную боль и сердцебиение. Часто повышается артериальное давление. Состояние абстиненции способствует появлению депрессии с суицидными попытками или депрессии с истинными суицидными намерениями. Также могут возникнуть паранойяльные идеи ревности, преследования, отношения. В тяжелых случаях развивается алкогольный делирий («белая горячка») или судорожные припадки («алкогольная эпилепсия»). Абстинентный синдром резко обостряет вторичное патологическое влечение к алкоголю, оно становится неодолимым. Абстиненции развивается через 12-24 часа после принятия алкоголя и продолжается в зависимости от ее тяжести от 1-2 суток до 1-2 недель.
На второй стадии алкоголизма толерантность к алкоголю может возрастать в 5 и более раз по сравнению с первоначальной опьяняющей дозой. На этой стадии наступает потеря ситуационного контроля — больному неважно где, с кем и что пить. Учащаются провалы в памяти.
Картина опьянения на второй стадии изменяется: эйфория становится короче и слабее. На смену ей приходят раздражительность, взрывчатость, недовольство, склонность к скандалам и агрессии. Часть больных пьянствует постоянно, а часть — периодически. Встречается также промежуточная форма. Практически каждый вечер больные выпивают большие дозы спиртного, а по утрам — небольшие («похмеляются»), чтобы избежать похмельного синдрома. Больные, которые злоупотребляют алкоголем, периодически могут страдать запоями, которые бывают истинными и ложными. Между запоями возможно умеренное злоупотребление, или даже полное воздержание.
Истинные запои — это особая и тяжелая форма алкоголизма (также называемая дипсоманией), когда полностью утрачивается контроль как за количеством потребляемого алкоголя, так и за собственным поведением. Алкоголика во время запоя уже не волнуют никакие дела, и он озабочен только одним — выпить. Чаще всего запойный алкоголизм развивается на фоне циклоидной акцентуации характера или циклотимии. Запойный период длится несколько дней, при этом в первые дни обнаруживается высокая толерантность к алкоголю, через несколько дней запоя она уменьшается. В течение запоя может возникнуть множество психических и соматических нарушений. Резкое прекращение тяжелого запоя (невозможность достать спиртное) может вызвать очень тяжелые психические расстройства — галлюцинации и белую горячку (алкогольный делирий), что иногда приводит к летальному исходу. Период запоя нередко заканчивается аверсионным синдромом — полным отвращением к алкоголю, один вид которого вызывает тошноту и рвоту. После этого в течение нескольких недель или месяцев больные полностью воздерживаются от выпивок до наступления следующей аффективной фазы.
Ложные запои (псевдозапои) возникают также на второй стадии алкоголизма. Они тесно связаны с образом жизни больного, возникая в определенные периоды: конец рабочей недели, получка и т. д. От этих факторов, которые можно отнести к социально-психологическим, зависит периодичность пьянства, в их основе не лежат никакие аффективные фазы. Длительность запоев различна, они могут быть прерваны либо активным противодействием ближайшего окружения (угроза уволить с работы, угроза развода), либо по причине отсутствия спиртных напитков.
Вторая стадия алкоголизма — это тот этап развития болезни, когда изменения личности становятся отчетливо выраженными. Происходит так называемая алкогольная деградация личности: больные становятся лживыми, грубыми, иногда до жестокости, эгоистичными, безответственными, возникает «алкогольный юмор». В целом личностные изменения касаются морально-нравственной сферы, происходит ее нивелировка. Все прежние привязанности и интересы угасают. Происходит заострение характерологических черт и поведенческих паттернов у психопатических и акцентуированных личностей. Так, гипертимики становятся более эйфоричными, неразборчивыми в знакомствах, склонными к нарушениям правил и законов, к риску, безалаберному образу жизни; шизоиды еще более замыкаются, а эпилептоиды становятся эксплозивными и более дисфоричными; присущие истерическим личностям демонстративность и театральность усиливаются до грубой балаганности. У подростков и молодежи подобное может происходить еще на первой стадии алкоголизма. Помимо личностных изменений происходят и нарушения в интеллектуальной сфере: снижается память, ухудшается внимание, больные становятся малоспособными к интеллектуальной деятельности. Все это приводит к социальной дезадаптации больного.
Одно из проявлений личностных изменений при алкоголизме — появление алкогольной анозогнозии, которая на этой стадии становится отчетливо заметной. Даже после тяжелого похмелья алкоголик не признает себя больным, игнорируя все совершенно очевидные факты. Никакое прямое убеждение на него не действует, он настойчиво отвергает диагноз алкоголизма. Именно в наличии анозогнозии заключается одна из основных трудностей привлечения больных в специализированные клиники для их лечения.
Соматические осложнения алкоголизма начинаются и становятся выраженными также на второй стадии. Особенно поражается печень, вплоть до ее дистрофии. Может развиваться хронический алкогольный гепатит. Нарушения функций печени доходят до стадии ее цирроза. Частым осложнением является алкогольная кардиомиопатия, которая проявляется тахикардией, расширением границ сердца, приглушением сердечных тонов, одышкой. Алкоголизм способствует также развитию язвенной болезни желудка и двенадцатиперстной кишки.
Сексуальные нарушения при алкоголизме обладают динамикой: от повышения сексуальной активности на первой стадии до ослабления сексуальной потенции — на второй. У мужчин ухудшается эрекция, появляется преждевременная эякуляция, что может сочетаться с усилением чувства ревности к супругам и сожительницам.
Третья стадия алкоголизма (алкогольной деградации) называется конечной, или энцефалопатической, стадией. Главным ее признаком выступает снижение толерантности к алкоголю. Вначале уменьшается разовая доза, и выраженное опьянение наступает от все уменьшающихся доз спиртного. Суточная доза при этом остается прежней: больной пьет в течение дня маленькими порциями, а основную часть суточной дозы выпивает вечером. Постепенно происходит снижение суточной дозы, переход от крепких напитков к более слабым и, что еще хуже, замена алкогольных напитков на суррогаты. Самоконтроль в состоянии утрачивается быстро и полностью. Алкогольная деградация личности прогрессирует и проявляется своеобразно — прежние заостренные на второй стадии черты определенного типа акцентуации сглаживаются. Особенно становится заметна утрата эмоциональных привязанностей. Больные безразличны к близким, пренебрегают самыми элементарными моральными и этическими принципами, правилами общежития. Самокритика отсутствует. Характерно сочетание эйфоричности с грубым цинизмом, плоским «алкогольным» юмором, которые чередуется с дисфориями и агрессивными действиями.
Абстиненция протекает крайне тяжело, сопровождается бессонницей, тревогой, страхом, выраженными неврологическими и соматическими нарушениями. Во время абстиненции может развиться делирий или судорожный припадок.
На третьей стадии алкоголизма возникают также «псевдоабстиненции» — состояния, похожие на абстинентный синдром, когда присутствуют почти все его признаки: мышечный тремор, потливость и ознобы, бессонница, тревога и депрессия. Псевдоабстиненция развивается во время ремиссии — после длительного (недели, месяцы) воздержания от алкоголя. В этот период влечение к алкоголю снова становится неодолимым. Как правило, это происходит после или во время острых соматических заболеваний или после эмоционального стресса. Псевдоабстиненции могут возникать периодически и без видимых причин.
Риск алкоголизма остается высоким у детей алкоголиков, включая тех, которые с младенчества воспитывались непьющими приемными родителями. Совпадение алкоголизма у монозиготных близнецов отмечается значительно чаще, чем у дизиготных. Существуют целые народности с крайне низкой толерантностью к алкоголю. Наследуется не сам алкоголизм, а предрасположение к нему, высокий риск его развития, если начинается злоупотребление. Например, наследоваться могут некоторые черты характера, способствующие самому злоупотреолению —«гедонистические стремления» при неустойчивом типе психопатии и акцентуации характера. Наследственной может быть недостаточность некоторых ферментных систем, отчего толерантность к алкоголю оказывается низкой.
Еще одно заболевание, связанное с употреблением алкоголя, — алкогольная эмбриопатия. Она возникает в том случае, когда мать во время беременности регулярно злоупотребляла спиртными напитками. Алкоголь легко проникает через плацентарный барьер (так же как и в молоко кормящей матери). Новорожденные у таких матерей обнаруживают признаки зависимости от алкоголя, выражающиеся в наличии абстинентного синдрома.
Наркомания, как и алкоголизм, относится к классу расстройств, вызванных действием психоактивных веществ, в данном случае — наркотиков. Эти вещества включены в Официальный перечень наркотиков Всемирной организации здравоохранения (ВОЗ), а также в официальный государственный список веществ, подлежащих особому контролю за их употреблением. По Международной классификации все наркотические вещества разделены на следующие группы:
- препараты опия;
- снотворные и седативные вещества;
- кокаин;
- препараты индийской конопли;
- психостимуляторы;
- галлюциногены.
Перечень наркотиков постоянно пересматривается, так как происходит расширение списка веществ, обладающих психоактивным действием. Однако если вещество или средство обладает подобными свойствами, но с государственной точки зрения не представляет большой социальной опасности, то наркотиком оно не признается (примером может служить алкоголь). Одно и то же лекарственное средство в разные годы может то не считаться наркотиком, то включаться в их число. Так, из снотворных препаратов барбамил отнесен к наркотикам лишь с середины 1980-х гг., хотя это вещество способно вызывать и психическую, и физическую зависимость. Приобретение, хранение, перевозка и пересылка наркотиков является уголовно наказуемым деянием.
Наркомания — это болезнь, которая возникает в результате систематического употребления наркотиков и проявляется в психической, а иногда и физической зависимости от них. Сильную психическую зависимость способны вызывать все наркотики, Но по поводу физической зависимости существуют разные точки зрения. Безусловна физическая зависимость от препаратов опия, остается не совсем ясной зависимость от марихуаны, в отношении кокаина считается, что она отсутствует.
- Наркомания— болезнь, которая возникает в результате систематического употребления наркотиков и проявляется в психической, а иногда и физической зависимости от них.
Теми же свойствами, что и наркотики, обладают психоактивные токсические вещества, т. е. они также изменяют психическое состояние и вызывают зависимость от них. Однако в официальный список они не включены. Например, некоторые транквилизаторы (сибазон) или используемые в виде ингаляций летучие растворители.
Злоупотребление наркотиками или психоактивными токсическими веществами без зависимости от них не принято считать наркоманией или токсикоманией. Такое поведение предлагается называть наркотизмом или токсикоманическим поведением, эпизодическом злоупотреблением и др. Психологи используют термин «аддиктивное поведение» (от англ. addiction — пагубная привычка, порочная склонность). Такое поведение возникает по разным, чаще всего социально-психологическим причинам и требует для его коррекции скорее социально-психологических мер, чем медицинских.
Состояние, которое возникает после приема наркотика, называют наркотическим опьянением, или наркотической интоксикацией. Проявления этого состояния различны и зависят от вида принятых наркотиков, употребленной дозы и индивидуальных особенностей организма. Кроме того имеет значение ситуация, в которой пребывает больной наркоманией, — может ли он в ней вести себя так, как ему в данный момент хочется, или же необходимо скрывать проявления наркотического опьянения.
Толерантность к воздействию наркотика определяется способностью переносить увеличивающиеся дозы наркотического вещества. С течением времени наркотизации эффект от приема прежней дозы ослабевает и возникает потребность ее увеличить. Как и при алкоголизме, при наркомании толерантность возрастает в первой стадии, стабилизируется — во второй и снижается — в третьей.
Злоупотреблением наркотическими веществами называется этап наркотизации, когда прием психоактивных веществ еще не стал систематическим и наркомания или токсикомания еще не сформировалась. На этом этапе толерантность возрастает, но не очень быстро. Иногда это бывает прием не наркотических, а лекарственных препаратов, но это все равно злоупотребление наркотиками, так как употребление препаратов происходит не с лечебной целью, а ради достижения наркотического опьянения.
Психическая зависимость начинает проявляться как все более сильное, интенсивное желание продолжить употребление данного вещества, и если это желание не удовлетворяется, то возникает напряжение, беспокойство и резкое усиление влечения к данному веществу. Чтобы избавиться от дискомфорта, наркоманы добывают наркотик любыми путями, пренебрегая неприятными и даже опасными последствиями. Это влечение иногда неточно называют обсессивным (навязчивым), хотя в отличие от невротических навязчивостей больные наркоманией таким влечением не тяготятся и болезненным его не считают. Одним из признаков психической зависимости является то, что больной постоянно стремится контактировать с другими лицами, злоупотребляющими этим же веществом.
От индивидуальной психической зависимости следует отличать групповую (конформную) психическую зависимость, особенно выраженную при аддиктивном поведении у подростков и молодежи. В этих случаях влечение возникает только тогда, когда собирается «своя компания», постоянно вместе злоупотребляющая каким-либо веществом. За ее пределами влечение не проявляется, а при отрыве от нее — исчезает.
Физическая зависимость, как правило, развивается на второй стадии наркомании и токсикоманий, когда вещество, которым злоупотребляли, становится постоянно необходимым для поддержания нормального функционирования организма. Перерыв в его регулярном поступлении в организм вызывает болезненное состояние (абстинентный синдром), проявляющееся не только психическими, но и выраженными соматическими и неврологическими нарушениями, которые исчезают после введения очередной дозы привычного вещества.
Абстинентный синдром служит главным проявлением физической зависимости. Он развивается обычно через несколько часов после того, как в организм не поступила очередная доза наркотика или иного токсического вещества. Вместо эйфории наступает депрессия, вместо ленивого довольства — беспокойство и тревога, вместо усиления активности — апатия и т. д. Соматические и неврологические нарушения могут даже преобладать над психическими. Это крайне тяжелое состояние, которое бывает просто невозможно перенести, и, промучившись какое-то время, решивший до этого «завязать» наркоман вновь вынужден принимать дозу.
Компульсивное (неодолимое) влечение — это второй симптом физической зависимости. Если навязчивое (обсессивное) влечение больной еще способен преодолеть усилием воли, то при возникновении компульсивного он уже не в состоянии ему противостоять. Больной не способен даже скрывать или как-то маскировать это влечение.
Третий симптом физической зависимости заключается в неспособности нормально себя чувствовать без употребления наркотика.
Для наркоманий и токсикоманий характерна анозогнозия (активное нежелание и неспособность признать наличие зависимости от психоактивного вещества, т. е. считать себя больным). И только в состоянии выраженной физической зависимости с тяжелым абстинентным синдромом наркоман соглашается с диагнозом.
Термины «полинаркомания» и «политоксикомания» иногда используются необоснованно. Ими обозначают все случаи, когда больной употребляет два и более наркотиков и других токсичных веществ. Диагноз полинаркомании или политоксикомании можно ставить только тогда, когда имеется зависимость от двух и более психоактивных веществ. Если установлена одновременная зависимость от одного наркотического и другого ненаркотического вещества, то это принято называть «осложненной наркоманией».
Известный тезис «лечить не болезнь, а больного» в настоящее время трансформировался в упрочившееся понимание необходимости использования системного подхода в лечении больного, что предполагает динамическую взаимосвязь биологической терапии, психотерапии и социотерапии (Карвасарский Б. Д., 1992).
Психотерапия — это планируемый процесс психологического воздействия, направленный на редукцию болезненной симптоматики как с помощью научения, так и путем структурной перестройки личности.
- Психотерапия — планируемый процесс психологического воздействия, направленный на редукцию болезненной симптоматики как с помощью научения, так и путем структурной перестройки личности.
Психологические методы лечения в настоящее время представлены разнообразными психотерапевтическими техниками, создававшимися на основе гуманистического, психодинамического, поведенческого, когнитивного и других теоретико-методологических подходов (рис. 29-2,29-3). При этом почти каждый из существующих психотерапевтических методов претендует на универсальность. В отечественной медицинской психологии наиболее разработана патогенетическая психотерапия, созданная на основе теории отношений личности В. Н. Мясищева. Учение об отношениях личности послужило основой для разработки концепции личностно-ориентированной (реконструктивной) психотерапии. Преимуществом этого подхода является его открытость к интеграции с отдельными методическими приемами и теоретическими положениями других систем психотерапии. Это является крайне актуальным для современного этапа развития психотерапии, так как альтернативность и даже антагонизм основных психотерапевтических направлений все больше осознается как фактор, ограничивающий дальнейшее развитие этого метода лечения. В этом же направлении ведутся работы по созданию интегрально-полифонической теории психологического консультирования и психотерапии, включающей основные западные школы в качестве частных случаев.


Процесс реабилитации понимается как системная деятельность, направленная на восстановление личного и социального статуса больного (полного или частичного) особым методом, главное содержание которого состоит в опосредовании через личность лечебно-восстановительных воздействий и мероприятий. Актуальной задачей здесь становится разработка психологической теории психотерапии и психологических основ восстановительной терапии.
Психогигиена — часть общей гигиены, разрабатывающая мероприятия по сохранению и укреплению нервно-психического здоровья человека. Психогигиена тесно связана с психопрофилактикой, направленной на устранение факторов, вредно отражающихся на психике человека, и использование факторов, положительно на нее влияющих.
Основные задачи психогигиены:
- изучение влияния различных условий среды - производственных, бытовых, социальных — на психику человека;
- разработка оптимальных норм труда, отдыха и быта; внедрение в практику мероприятий по укреплению нервной системы, повышению ее сопротивляемости вредным воздействиям и обеспечению наилучших условий для нормального развития и функционирования психики человека;
- пропаганда психогигиенических знаний.
Выделяют следующие разделы психогигиены: психогигиена труда, быта, семьи, половой жизни, возрастная, военная, спортивная, космическая, педагогическая, психогигиена умственного труда.
Психогигиена — часть общей гигиены, разрабатывающая мероприятия по сохранению и укреплению нервно-психического здоровья человека
Психофармакология — раздел фармакологии, изучающий как влияние психотропных средств на ЦНС, психические состояния и деятельность, так и их применение для лечения нервно-психических заболеваний.
Психофармакология определяется как раздел фармакологии, изучающий как влияние психотропных средств на ЦНС, психические состояния и деятельность, так и их применение для лечения нервно-психических заболеваний.
Психофармакология изучает влияние препаратов на эмоциональную и интеллектуальную сферы, а также на поведенческие реакции с помощью специальных психологических тестов и психофизиологических методик (ЭЭГ, вызванные потенциалы, миограмма, кожно-гальваническая реакция и др.). Основная задача клинической психофармакологии — повышение эффективности и безопасности применения психо-тропных средств, индивидуализации фармакотерапии психических заболеваний. Экспериментальная психофармакология изучает влияние химических веществ на ЦНС животных с целью поиска новых психотропных средств, а также исследует механизмы действия известных средств на молекулярном и клеточном уровнях. Один из разделов психофармакологии изучает фармакокинетику психотропных средств, их судьбу в организме: всасывание из места введения, динамику распределения по органам и тканям и т. д.
За последние десятилетия в мировой науке резко возросло количество научно-практических исследований, посвященных травматическому и посттравматическому стрессу. Организованы и активно работают Международное и Европейское общества по изучению травматического стресса, проводятся ежегодные встречи их участников, ежегодно проводится Всемирный конгресс по травматическому стрессу.
Можно говорить о том, что исследования в области травматического стресса и его последствий для человека выделились в самостоятельную междисциплинарную область науки. В нашей стране, несмотря на высокую актуальность этой проблемы, ее разработка находится на начальной стадии, имеются отдельные научные коллективы психологов и психиатров, которые занимаются исследованиями в этой области. Не только в отечественной, но и в мировой клинико-психологической практике крайне мало изучены вопросы отдаленных психологических последствий стресса, вызванного переживаниями тяжелой болезни, реальной утраты здоровья, а также угрозой смерти. Исключением являются многочисленные зарубежные исследования посттравматического стрессового расстройства у лиц, получивших ранения и травмы во время боевых действий.
При всей многоаспектности явлений переживания и последействия травматического стресса исследования влияния травматического стресса на психику человека в отечественной науке на ее современном этапе выступают в качестве одного из актуальнейших и перспективных направлений в клинической психологии.
Учитывая недостаточную разработанность этой области, ограничимся изложением основных понятий, используемых в работах по изучению травматического стресса:
Травматическая ситуация — ситуация экстремального стресса (стихийные и технологические катастрофы, военные действия, насилие, угроза жизни) (рис. 28-4).
Травматические стрессоры — факторы высокой интенсивности, угрожающие существованию человека.
Психический стресс — эмоциональное состояние неспецифической адаптации к стрессовой ситуации, которое может становиться хроническим, продолжающим оказывать воздействие на психику человека и после выхода из психотравмирующей ситуации.

Травматический стресс — психический стресс высокой интенсивности, сопровождающийся переживаниями сильного страха, ужаса и беспомощности.
Травматические стрессовые реакции — личностные и поведенческие реакции, возникающие во время переживания травматического стресса.
Посттравматические стрессовые реакции — эмоциональные, личностные и поведенческие изменения, появившиеся у человека после выхода из травматической ситуации.
Посттравматическое стрессовое расстройство (ПТСР) — синдром отсроченных специфических реакций на пребывание в травматической ситуации, проявляющихся в симптомах упорного воспроизведения в сознании человека травматической ситуации или ее отдельных элементов, настойчивом избегании стимулов, связанных с травмой, и возросшем (не имевшем места до травмы) уровне физиологической возбудимости.
Вопросы для повторения
1. В чем различия между психотическими и невротическими расстройствами?
2. Что такое психогенные расстройства?
3. Что такое психопатия?
4. В каких основных формах психических расстройств выражается воздействие на человека психоактивных веществ?
5. Что такое психосоматика?
6. Что такое посттравматическое стрессовое расстройство?
Рекомендуемая литература
Александров А. А. Современная психотерапия. — СПб.: Академический проект, 1997.
Братусь Б. С. Аномалии личности. — М.: Мысль, 1988. — 304 с.
Еникеева Д.Д. Популярные основы психиатрии. — Донецк: Сталкер, 1997. — 525 с.
Зейгарник Б. В. Патопсихология. — М.: Изд-во МГУ, 1986. — 238 с.
Каплан Г. И., Сэдок Б. Дж. Клиническая психиатрия: В 2 т. / Пер. с англ. В. В. Стрелец. — М.: Медицина, 1994.-1192 с.
Карвасарский Б. Д. Медицинская психология. — Л.: Медицина, 1982. — 271 с.
Карвасарский Б. Д. Психотерапия. - М.: Медицина, 1985. - 308 с.
Лебединский В. В. Аутизм как модель эмоционального дизонтогенеза // Вестник МГУ: Серия 14. Психология. — 1996. — № 2.
Личко А. Е. Психопатии и аномалии характера у подростков. — Л., 1977.
Николаева В. В., Арина Г. А. От традиционной психосоматики к психологии телесности // Вестник МГУ. - Серия 14. Психология. - 1996. - № 2, - С. 32-45.
Психосоматическая проблема: психологический аспект / Под. ред. Ю. Ф. Полякова, В В. Николаевой
- М., 1992.
Рудестам К. Групповая психотерапия /Пер. с англ. А. Голубева. - СПб: Питер, 1998. - 373 с. -(Мастера психологии).
Тарабрина Н. В. Психологические последствия войны // Психологическое обозрение — 1996 — № 1(2).
Хомская Е. Д. Нейропсихологическая диагностика. — М.: Изд-во МГУ, 1994. — 226 с.
Хэзлем М. Т. Психиатрия / Пер. с англ. Г. А. Лубочкова. - Львов: Инициатива, 1998. - 609 с. -(Классики зарубежной психологии ).
Ваш комментарий о книге
Обратно в раздел психология
|
|
